突然の呼吸困難や、止まらない咳、ゼーゼーとした喘鳴…これらの発作に悩まされている方にとって、喘息は日常生活を大きく制限する深刻な病気です。近年、その治療法の新たな可能性として、再生医療、特に幹細胞治療が注目されています。
今回は、喘息に対する従来の治療法から最新の再生医療まで、詳しく解説していきます。
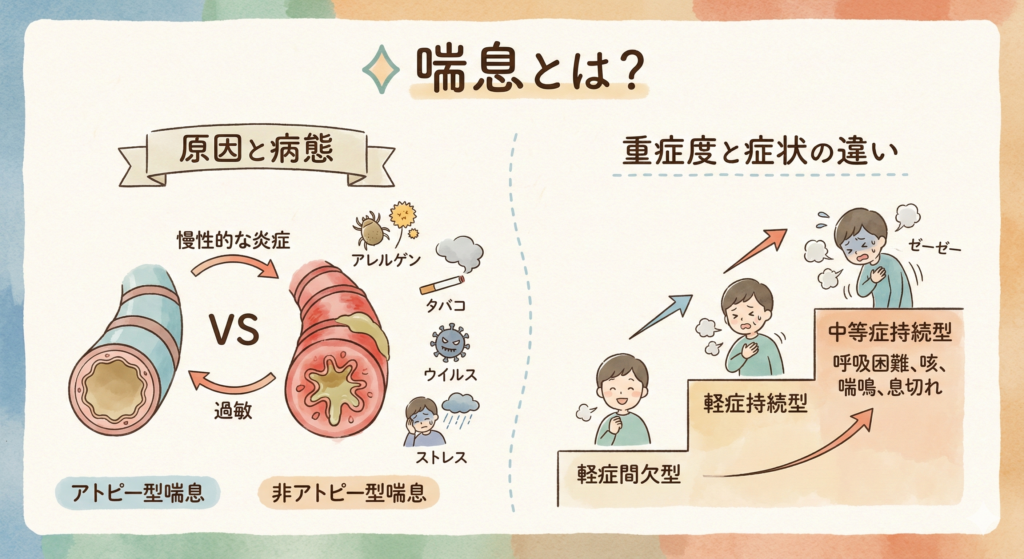
◇ 喘息とは?
喘息の原因と病態
喘息は、気道が慢性的な炎症を起こし、様々な刺激に対して過敏になることで、発作的な呼吸困難や咳、喘鳴、息切れなどの症状を繰り返す病気です。主な原因としては、以下が挙げられます。
- ダニや花粉、ハウスダストなどのアレルゲン
- タバコの煙や大気汚染物質
- 風邪などのウイルス感染
- 過度な運動やストレス
喘息には、アレルギーが原因で起こる「アトピー型喘息」と、アレルギーとは無関係に起こる「非アトピー型喘息」があります。
重症度と症状の違い
喘息の重症度は、症状の頻度や呼吸機能の低下度合いによって分類されます。重症度が高いほど、発作が起こりやすく、日常生活に大きな影響を及ぼします。
軽症間欠型:発作が月に1回未満で、症状も軽い。
軽症持続型:発作が月に1回以上、週1回未満。
中等症持続型:発作が週1回以上で、日常生活に支障をきたすことがある。
重症持続型:毎日のように発作が起こり、夜間も発作で目覚めるなど、重篤な症状を伴う。
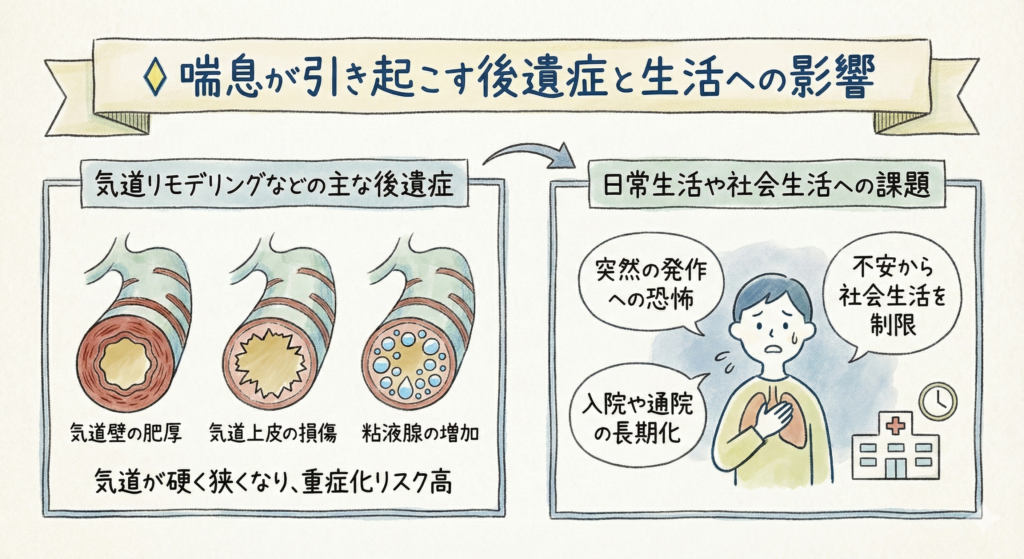
◇ 喘息が引き起こす後遺症と生活への影響
気道リモデリングなどの主な後遺症
慢性的な気道の炎症が続くと、「気道リモデリング」と呼ばれる気道の構造的な変化が起こることがあります。
気道壁の肥厚:気道の筋肉や粘膜が厚くなる。
気道上皮の損傷:気道のバリア機能が低下し、刺激に弱くなる。
粘液腺の増加:痰が増え、気道を塞ぐ原因となる。
これらの変化により、気道が硬く狭くなり、治療への反応が悪化し、重症化するリスクが高まります。
日常生活や社会生活への課題
喘息の症状は、身体的な問題だけでなく、心理的、社会的にも大きな影響を与えます。突然の発作への恐怖や、いつ発作が起こるか分からない不安から、仕事や学業、趣味など、社会生活を制限せざるを得ないケースが多く見られます。発作による入院や通院が長期にわたることも、本人や家族の大きな負担となります。
◇ 喘息に対する従来の治療法
薬物療法の内容と限界
喘息の従来の治療法は、主に発作を予防するための「長期管理薬」と、発作が起きた時に使う「発作治療薬」による薬物療法が中心です。
長期管理薬:吸入ステロイド薬、抗アレルギー薬、長時間作用性気管支拡張薬など
発作治療薬:短時間作用性β2刺激薬など
これらの治療により多くの患者さんの症状はコントロールできますが、長期間にわたる薬物依存や、ステロイドの副作用、自己判断による治療中断などの課題もあります。また、気道リモデリングが進行すると、従来の薬物療法だけでは十分な効果が得られないケースも少なくありません。
生物学的製剤の目的と課題
近年、重症喘息に対しては、特定の免疫細胞やサイトカイン(炎症物質)の働きを抑える「生物学的製剤」が使われるようになりました。
生物学的製剤は、喘息の炎症メカニズムをピンポイントで抑えることで、高い治療効果が期待されています。しかし、以下の課題も存在します。
高額な費用:治療費が高額であり、患者さんの経済的負担が大きい。
特定の炎症タイプに限定:すべてのアレルギー炎症タイプに対応できるわけではない。
根本的な解決には至らない:気道リモデリングなどの構造的な変化を修復する効果は限定的。
これらの課題から、薬物療法では改善が難しい患者さんに対し、気道そのものの修復を目指す新しい治療法への期待が高まっており、再生医療(幹細胞治療)が新たな可能性として注目されています。
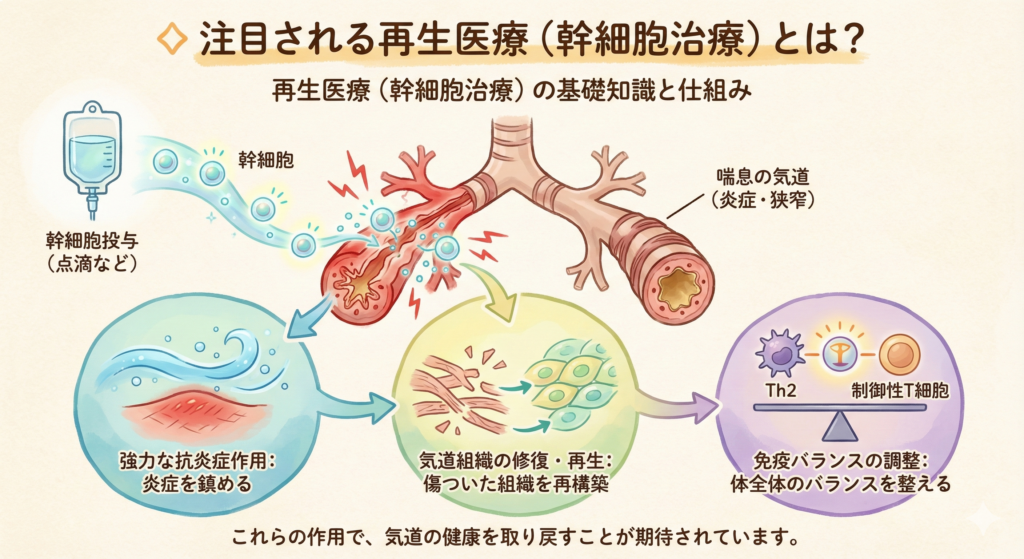
◇ 注目される再生医療(幹細胞治療)とは?
再生医療(幹細胞治療)の基礎知識と仕組み
再生医療とは、損傷した組織や臓器を再生・修復し、その機能を回復させることを目的とする治療です。特に幹細胞を使った治療は、自ら増殖し様々な細胞に分化できる幹細胞の能力を活用し、失われた組織を再構築する治療法です。
喘息に対する幹細胞治療では、患者さん自身の脂肪などから採取した幹細胞を培養し、静脈から投与したり、培養上清液を点滴したりすることで、幹細胞やその有効成分を体内に届けます。これにより、炎症を鎮め、損傷した気道の再生・修復を促すことが期待されています。
喘息への幹細胞の作用メカニズム
幹細胞が喘息の病態に作用するメカニズムとして、以下のような効果が考えられています。
強力な抗炎症作用:
幹細胞が炎症を抑える物質(サイトカインや成長因子)を分泌することで、アレルゲンなどに対する過剰な免疫応答を鎮めます。
気道組織の修復・再生:
損傷した気道上皮細胞や平滑筋細胞の再生を促し、気道リモデリングによって硬くなった気道を柔軟にし、本来の機能を取り戻すよう働きかけます。
免疫バランスの調整:
アレルギー反応を引き起こす免疫細胞(Th2細胞など)の働きを抑え、アレルギー反応をコントロールする免疫細胞(制御性T細胞)を活性化させることで、体全体の免疫バランスを整えます。
これらのメカニズムにより、喘息の根本的な原因である気道の慢性的な炎症を抑制し、気道そのものの修復が促進される可能性があります。
◇ 幹細胞治療が喘息にもたらす可能性
気道修復・炎症抑制による発作の軽減とQOLの向上
幹細胞治療が期待される最大のポイントは、従来の治療法では困難であった気道そのものの修復による根本的な症状改善の可能性です。喘息発作の回数や重症度が減少し、薬物への依存を軽減できる可能性があり、日常生活の質(QOL)の向上につながることが期待されています。
幹細胞治療による炎症マーカーの低下やQOLの改善が報告される臨床研究も出始めており、これまで症状が安定しなかった患者さんにも新たな治療の希望をもたらしています。
従来の治療法との具体的な違い
従来の喘息治療は、主に薬物によって炎症を抑えたり、発作を予防したりすることが中心でした。しかし、この治療法はあくまで対症療法であり、長期間の治療が必要です。
一方、幹細胞治療は、炎症を抑えるだけでなく、損傷した気道そのものを修復する可能性を追求する、根本的な治療法として期待されています。気道リモデリングによって硬くなった気道を本来の状態に近づけるという点で、従来の治療とは根本的に異なります。
◇ 幹細胞治療が注目される背景と現状
医療技術の進展と臨床研究の進捗状況
再生医療技術は近年飛躍的に進歩し、特に幹細胞の培養技術や治療技術が大きく進展しました。これに伴い、世界中で喘息への臨床研究が活発に行われています。動物実験ではすでに有望な結果が多数報告されており、ヒトを対象とした臨床試験も徐々に進められています。
世界的な幹細胞治療研究の現状
海外では、間葉系幹細胞やその培養上清液、エクソソームなどを用いた喘息治療の臨床試験が進行中です。複数の研究で、炎症の抑制や呼吸機能の改善など、有望な結果が報告されています。ただし、安全性や治療効果の長期的評価については、さらに慎重な検証が必要とされています。
◇ 幹細胞治療の課題と今後の展望
安全性と有効性に関する今後の課題
幹細胞治療が本格的に普及するためには、治療効果の安定性や個人差に関する検証が重要です。また、治療の最適化(最適な投与方法やタイミング)や、安全性の長期的な評価も今後の課題となります。
今後さらに多くの臨床データを蓄積し、治療適応の範囲や最適な治療方法が明確にされることで、広く実用化される可能性が高まるでしょう。
日本における治療承認の現状と見通し
日本では、喘息に対する幹細胞治療や培養上清液療法は、現状では公的な保険診療としては承認されておらず、一部のクリニックで自由診療として提供されています。しかし、再生医療等安全性確保法に基づき、厚生労働大臣に届け出を行った医療機関で実施されており、安全性に配慮した体制が整えられています。
今後、さらなる臨床研究の進展や、科学的根拠の蓄積によって、日本でも条件付き承認制度などを活用した治療薬が登場し、新たな治療選択肢が増える可能性もあります。
◇ よくある質問(Q&A)
喘息は遺伝しますか?
喘息は遺伝的素因と環境要因が複雑に絡み合って発症すると考えられています。親が喘息の場合、子どもが喘息になるリスクは高まりますが、必ずしも遺伝するわけではありません。
喘息の治療はどのくらいの期間が必要ですか?
喘息は慢性的な病気であるため、長期的な治療と管理が必要です。症状が安定していても、自己判断で治療を中断せず、医師の指示に従うことが重要です。
喘息の発作が起きた時の対処法を教えてください。
まず落ち着いて、医師から処方された発作治療薬(吸入薬)を使用します。症状が改善しない場合は、速やかに医療機関を受診してください。
喘息患者が日常生活で注意すべきことは何ですか?
アレルゲンや刺激物質を避けるため、室内を清潔に保つことや、タバコの煙を避けることが重要です。また、風邪をひかないように予防することや、ストレスを溜めないことも大切です。
喘息の重症化を防ぐためにできることはありますか?
日頃から医師の指示に従い、長期管理薬を正しく使用して炎症を抑えることが最も重要です。また、定期的な通院で呼吸機能をチェックし、症状が悪化する前に適切な対応をとることが大切です。
喘息とCOPD(慢性閉塞性肺疾患)の違いは何ですか?
喘息は可逆性の気道狭窄が特徴で、治療により症状が改善します。一方、COPDは非可逆性の気道狭窄で、治療によっても完全には改善しない点が異なります。
喘息の治療に用いられる「生物学的製剤」とは何ですか?
アレルギー反応を引き起こす特定の物質を標的とし、その働きを抑えることで炎症をコントロールする注射薬です。主に重症喘息の患者さんに用いられます。
◇ まとめ
喘息に対する幹細胞治療は、従来の薬物療法では難しかった気道の根本的な修復に新たな可能性をもたらしています。しかしながら、現時点では治療効果の明確な証明や安全性の確認にまだ課題が残っています。日本国内でも研究が進行中であり、今後の治療承認の拡大や一般臨床への普及に注目が集まっています。
この困難な病態に対して、再生医療が真に希望となるかどうかは、さらなる研究成果と臨床データの蓄積にかかっています。この記事が、治療を考える上での客観的な情報提供としてお役に立てれば幸いです。
最終更新日:2026.03.05





とは?老化を招く体内の焦げつき-150x84.png)






