慢性腎臓病(CKD)とは?
慢性腎臓病(CKD)の症状と進行段階
慢性腎臓病(CKD)は、腎臓の機能が徐々に低下していく疾患です。腎臓は血液を濾過して老廃物を除去し、体内の水分や電解質のバランスを調整する重要な臓器ですが、CKDが進行するとこうした機能が失われ、最終的には透析や腎移植が必要になることがあります。
CKDの初期段階では、自覚症状がほとんどありません。多くの患者さんは健康診断で偶然発見されることが一般的です。進行するにつれて以下のような症状が現れます。
- 疲れやすさや倦怠感
- 尿の回数や量の変化(頻尿、夜間尿の増加など)
- 手足や顔のむくみ(浮腫)
- 食欲の低下や吐き気
- 貧血による息切れやめまい
CKDの進行段階は腎機能の指標である「糸球体濾過量(GFR)」をもとに、以下のように分類されます。
ステージ1:腎機能正常または軽度低下(GFR90以上)
ステージ2:軽度の腎機能低下(GFR60〜89)
ステージ3:中等度の腎機能低下(GFR30〜59)
ステージ4:重度の腎機能低下(GFR15〜29)
ステージ5:末期腎不全(GFR15未満または透析が必要)
早期発見と適切な治療により進行を抑えることが可能ですが、進行が進むと透析や移植という選択肢を検討しなければなりません。
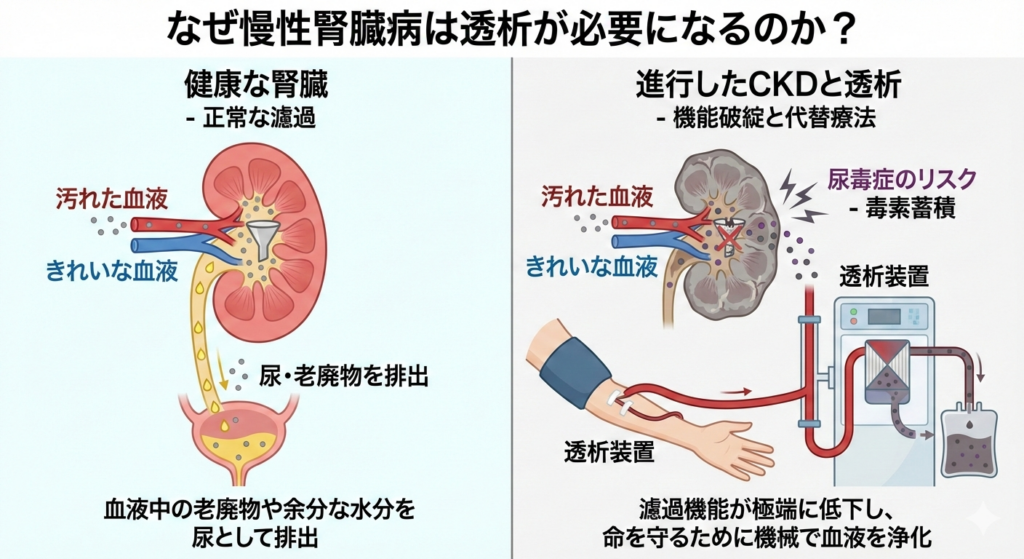
なぜ慢性腎臓病は透析が必要になるのか?
慢性腎臓病(CKD)が透析治療を必要とするのは、腎臓の機能が著しく低下し、体内の老廃物を適切に除去できなくなるためです。腎臓が十分に機能している状態では、血液中の老廃物や余分な水分を尿として体外へ排出しています。しかし、CKDが進行して腎臓が損傷を受け、糸球体や細管などの腎臓の微細な組織が線維化や炎症で機能を失ってしまうと、この濾過機能が極端に低下してしまいます。
透析とは、腎臓の代わりに機械を使って血液をきれいにする治療法です。透析が必要になるほどに腎機能が低下すると、体内に老廃物が蓄積し、尿毒症と呼ばれる危険な状態に陥る可能性があります。尿毒症では吐き気、倦怠感、精神的混乱、重度の場合には昏睡に至るリスクもあります。そのため、透析はCKDが進行した患者さんにとって生命を維持するために欠かせない治療となっています。
しかし、透析は患者さんにとって肉体的・精神的負担が非常に大きく、経済的にも重い負担となります。そのため、透析を避けるための新たな治療法として再生医療が注目されています。
慢性腎臓病(CKD)で透析を避ける新たな治療法「再生医療」とは?
再生医療が慢性腎臓病に有効な仕組みを解説
再生医療とは、病気や損傷によって失われた臓器や組織を修復・再生し、元の健康な状態に回復させることを目的とした最先端の治療法です。慢性腎臓病(CKD)において再生医療が注目されるのは、透析や腎移植を回避し、根本的に腎機能の改善を目指すことができるからです。
再生医療では主に「幹細胞」と呼ばれる特殊な細胞が使われます。幹細胞には、自己複製能力と多様な細胞へ分化する能力があり、腎臓に損傷を受けた部位に投与すると、傷ついた組織を修復し、新たな細胞へと分化を促すことができます。
慢性腎臓病で損傷を受けるのは主に腎臓の糸球体や尿細管といった微細な構造です。これらが線維化や炎症によって破壊されていきますが、再生医療で使用される幹細胞が腎臓内で抗炎症作用を発揮し、線維化を抑制し、腎臓の修復と再生を促すことによって機能の回復を助けます。
この仕組みによって、これまで治療が難しかった慢性腎臓病に対して根本的な改善が期待されています。
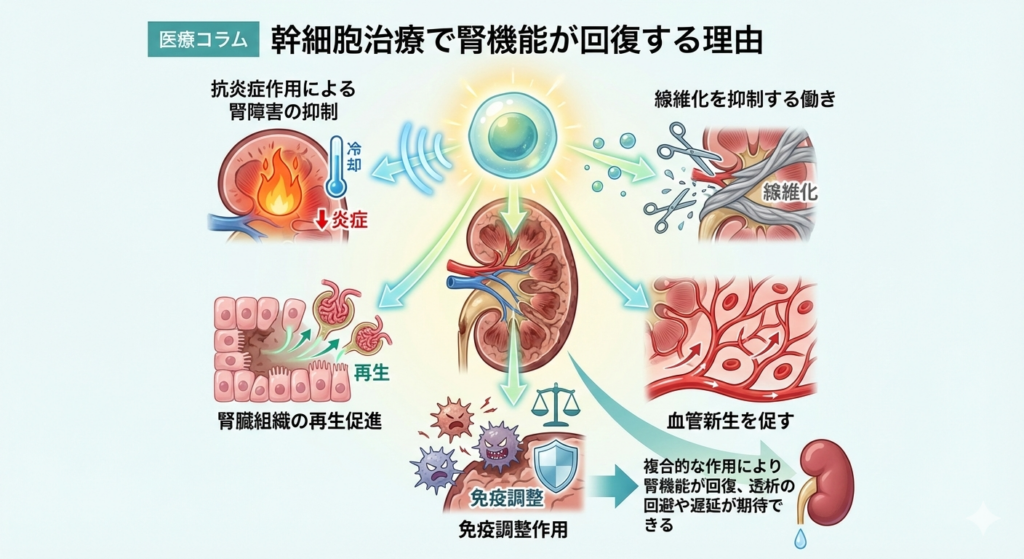
幹細胞治療で腎機能が回復する理由
幹細胞治療が慢性腎臓病において腎機能回復を促す理由として、以下のような具体的な働きがあります。
抗炎症作用による腎障害の抑制
・腎臓内で慢性的に起こる炎症を抑え、さらなる損傷を防ぐ。
線維化を抑制する働き
・腎臓の組織が線維化して硬くなり、機能が低下するのを防ぐ。
腎臓組織の再生促進
・幹細胞が損傷を受けた組織に働きかけ、新しい健康な細胞を誘導する。
血管新生を促す
・腎臓内に新しい血管を形成し、血流を改善して腎機能を高める。
免疫調整作用
・腎臓の自己免疫疾患的な要素を調整し、病態の進行を抑える。
これらの複合的な作用により、慢性腎臓病患者の腎機能が回復が期待でき、透析の回避や遅延が可能となるのです。
再生医療でどこまで透析を防げるのか?
再生医療が透析をどこまで防ぐことができるのかは、患者さんの病状や治療開始時期によって大きく異なります。特に重要なのは、腎機能が完全に失われる前、つまりCKDの比較的早期段階で治療を開始することです。
研究報告では、慢性腎臓病の中等度の患者さんに幹細胞治療を行ったところ、腎機能が改善し、透析導入を数年遅らせることが可能になったケースが報告されています。また、早期の段階から再生医療を受けた患者さんの中には、透析を完全に回避できた事例も出てきています。
しかし、再生医療は万能ではありません。既に末期の腎不全に近い状態(GFRが非常に低いステージ5)では治療効果は限定的となる可能性があります。そのため、透析を防ぐ、または透析の開始を大きく遅らせるためには、腎機能がある程度保たれている段階で再生医療を検討することが重要です。
腎機能の改善(クレアチニンの改善)について詳しく知りたい方はこちら
慢性腎臓病(CKD)に対する再生医療が注目される理由
従来の治療(薬・食事療法)との違いとは?
これまで慢性腎臓病(CKD)の主な治療法として用いられてきたのは薬物療法と食事療法です。薬物療法では主に血圧や血糖値をコントロールし、症状の進行を抑制します。一方、食事療法ではタンパク質や塩分の摂取量を制限し、腎臓への負担を軽減します。これらの治療は確かにCKDの進行を緩やかにする効果がありますが、失われた腎臓の機能を根本から回復させることは難しいのが現状です。
これに対して再生医療は、患者自身の細胞を活用して損傷した腎臓組織そのものを修復・再生し、腎臓の本来の機能を取り戻すことを目指します。症状を緩和する対症療法ではなく、腎臓の組織や機能そのものを再生する根本治療を実現する可能性があるため、透析や腎移植に至るまでの進行を大幅に遅らせたり、回避したりすることが期待されているのです。
患者の身体的・経済的負担を軽減するメリット
慢性腎臓病における再生医療は、患者さんの身体的および経済的負担を大幅に軽減することができる可能性があります。具体的なメリットは以下の通りです。
透析導入の回避や遅延
・透析の導入を遅らせたり回避することで、定期的な通院や長時間の透析治療による身体的負担を大幅に軽減できます。
治療回数や薬剤使用量の減少
・腎機能の回復により必要な薬剤量が減少し、薬の副作用リスクも低下します。
医療費の負担軽減
・透析は長期的に高額な医療費を伴いますが、再生医療によって透析の導入を避ければ経済的負担を大きく軽減できます。
通院や介護の負担減少
・腎機能の回復に伴い通院頻度や介護の必要性が低下し、家族を含めた生活の質向上につながります。
社会的活動への復帰促進
・身体的・精神的な健康状態が改善し、仕事や趣味など社会的活動への復帰が可能になります。
これらのメリットから、患者さんやそのご家族にとって再生医療は大きな期待と希望をもたらす治療法となっています。
治療による生活の質(QOL)向上への期待
再生医療による慢性腎臓病治療が注目される理由のひとつが、「生活の質(QOL)の向上」です。慢性腎臓病が進行すると、疲労感や貧血、むくみ、食欲低下などが日常的に生じ、患者さんの生活の質が大きく損なわれます。透析が始まると、通院や治療に多くの時間を費やすことになり、社会生活や家庭生活にも支障をきたします。
再生医療で腎臓の機能が根本的に改善すると、こうした症状が大幅に軽減されます。疲労感が減り、体力が戻ってくることで、日常生活の活動範囲が広がり、精神的にも前向きになれる方が多くいます。また、食事や旅行、趣味を自由に楽しむことができるようになり、透析治療がもたらす制限や心理的負担からも解放されます。
治療後には、身体的だけでなく精神的にも安定し、家族や友人との交流を楽しめるようになったという患者さんの声が多く聞かれます。再生医療は、病気を治すだけでなく、患者さんが自分らしく人生を楽しめるようになるための新しい治療選択肢として、大きな可能性を秘めています。

再生医療による慢性腎臓病(CKD)治療の流れと具体的なポイント
診察から治療完了までのプロセスを詳しく紹介
再生医療を検討している患者さんにとって、治療の具体的な流れを理解することは非常に重要です。以下に治療開始から治療完了までのプロセスを詳しくご紹介いたします。
まず最初に、専門医による診察と詳細なカウンセリングを受けます。この段階で、腎機能の現状やこれまでの治療経過、日常生活の状況などを詳しく把握します。再生医療が患者さんに適しているかを判断し、疑問点や不安点についてもしっかりと説明を受けることができます。
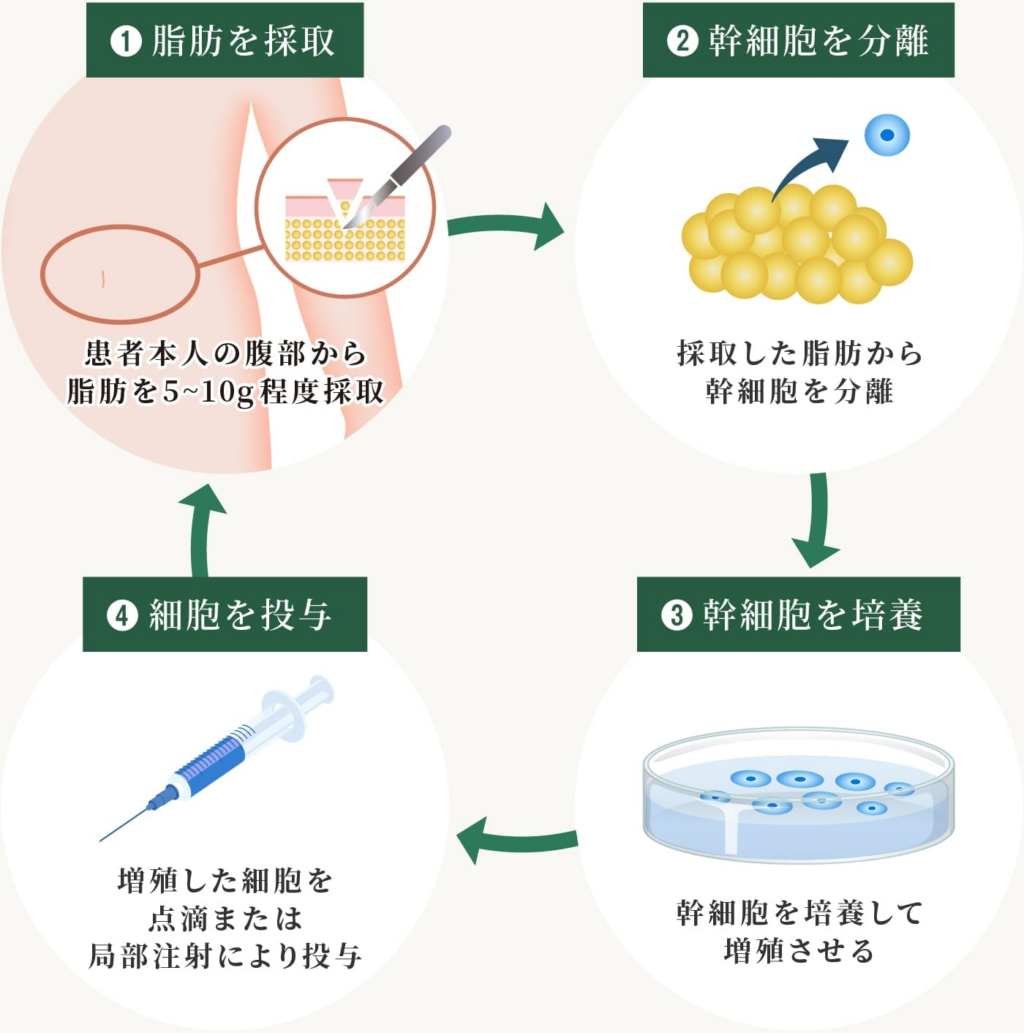
次に、幹細胞を採取します。一般的には患者さん自身の脂肪組織や骨髄から細胞を採取し、安全な施設内で幹細胞の培養を行います。採取は局所麻酔で行われるため、患者さんへの負担は少なくて済みます。
培養された幹細胞が十分な量に達すると、患者さんの身体へ投与します。主に静脈点滴によって行われ、投与にかかる時間は約1〜2時間程度で終了します。その後は定期的にフォローアップ診察を受け、腎機能の改善状況や体調の変化を確認していきます。
治療効果は患者さんによって異なりますが、投与後数週間〜数ヶ月で徐々に腎機能の改善を実感される方が多く、治療完了後も継続的な診察や検査で経過を追跡していきます。
治療費用や期間、保険適用の現状について
再生医療を受ける際に多くの患者さんが気になる治療費用や期間、保険適用の状況について整理しました。
治療費用の目安
・現在は自由診療が主流で、保険適用外となる。
・一般的に治療費用は数十万円〜数百万円と幅がある(細胞の培養や施設の違いによる)。
治療期間
・細胞の採取から培養完了まで約1〜2ヶ月。
・投与後の経過観察期間を含め、トータルで3〜6ヶ月ほどが一般的。
保険適用について
・現時点では再生医療に関して公的医療保険の適用はない。
・将来的には治療の普及や臨床研究の成果によって、保険適用範囲が広がる可能性がある。
治療費支援制度や支払い方法
・クリニックによっては医療ローンや分割払いの仕組みが利用可能。
・医療費控除の対象となるケースが多い。
安全性や副作用に関するよくある質問への回答
再生医療の安全性は十分に確保されていますか?
再生医療に使用される幹細胞は、患者さん自身の細胞(自己由来)を用いることが多いため、拒絶反応やアレルギー反応が非常に少ないことが特徴です。また、細胞培養は厚生労働省の認可を受けた施設で厳密な安全管理の下で行われています。
幹細胞採取時や投与時に痛みやリスクはありますか?
幹細胞採取は局所麻酔を用いて比較的短時間で完了するため、患者さんへの身体的負担は少ないです。投与時も一般的な点滴と同様で痛みはほとんどありません。ただし、稀に採取部位の内出血や軽度の炎症などが起こる可能性がありますが、ほとんどの場合は数日以内に自然に回復します。
再生医療の副作用や後遺症はありますか?
一般的に副作用は軽微で、投与後の一時的な倦怠感や軽い頭痛などが報告されていますが、これらは短期間で消失します。重篤な副作用や後遺症は極めて稀であり、これまでの臨床試験や治療実績でも高い安全性が確認されています。
まとめ:透析を防ぎ、豊かな人生を取り戻すために
慢性腎臓病治療に悩む患者さんへのメッセージ
慢性腎臓病(CKD)と診断され、腎機能の低下や透析治療への不安を抱えている患者さんは数多くいらっしゃいます。「このまま透析になるのだろうか」「日常生活を送れなくなるのではないか」と深い悩みや不安を感じている方も少なくありません。しかし、近年の医療技術の進歩により、再生医療という新しい選択肢が登場しています。
再生医療は、患者さん自身の細胞を活用して損傷した腎臓を再生し、機能を根本的に改善する画期的な治療法です。透析治療を避ける可能性があるだけでなく、治療によって生活の質(QOL)を大幅に向上させることが期待できます。治療を諦める前に、ぜひ一度再生医療の可能性を知っていただき、専門医にご相談ください。豊かな人生を取り戻すために、新たな一歩を踏み出しましょう。
再生医療という新たな選択肢が拓く未来とは?
再生医療は慢性腎臓病患者さんに対し、これまでにない可能性を提供します。具体的には以下のような明るい未来が期待できます。
透析治療からの解放
・透析導入を遅らせたり完全に回避することで、自由で活動的な日常生活を送れるようになる。
身体的・精神的負担の軽減
・透析による通院や治療の負担がなくなり、ストレスや精神的負担が軽減される。
経済的負担の大幅な削減
・長期にわたる透析治療の経済的負担を回避し、生活の自由度が高まる。
自分らしい生活を再び楽しめる
・趣味や旅行、社会活動への参加が容易になり、生きる喜びを再び感じられる。
家族や周囲との充実した時間
・通院時間の減少や体調の改善によって、家族や友人との時間をより充実させることができる。
再生医療は、患者さん一人ひとりが望む未来を実現するための重要な治療選択肢となるのです。
治療を諦める前に知ってほしい再生医療の可能性
慢性腎臓病に対する再生医療は、従来の治療法では難しかった腎機能の回復を目指す新しい選択肢です。これまで「透析以外に方法がない」と諦めていた患者さんにとって、再生医療はまさに希望の光となっています。
特に、比較的早い段階で治療を開始することで、腎臓の回復力を引き出し、透析を避ける可能性が高まります。実際に多くの患者さんが治療を受けることで、身体的・精神的に健康を取り戻し、自分らしい人生を再び楽しんでいます。
再生医療を知り、選択肢として検討することが、治療成功への大切な一歩となります。諦めてしまう前に、一度再生医療の専門医と相談してみてください。あなたの未来にはまだ多くの可能性があります。私たちはその新しい人生のスタートを全力で応援いたします。
最終更新日:2026.05.14





とは?老化を招く体内の焦げつき-150x84.png)






