脊柱管狭窄症を「手術せず」に治療できるかは、症状の重症度と画像上の狭窄程度によります。 軽症〜中等症で膀胱直腸障害や著明な筋力低下がない場合は、保存療法(薬物療法・ブロック注射・リハビリ)が第一選択となり、近年はこれに加えて自家の脂肪由来幹細胞による再生医療(幹細胞治療)が「保存療法と手術の中間に位置する第3の選択肢」として臨床応用されています。本記事では、手術を避けたい方と手術後に痛み・しびれが残ってしまった方(術後遺残痛症候群)それぞれに対する、幹細胞治療の最新エビデンスと適応・限界を、再生医療専門医・医学博士が解説します。
脊柱管狭窄症とは|原因・症状・進行のメカニズム
病気の定義
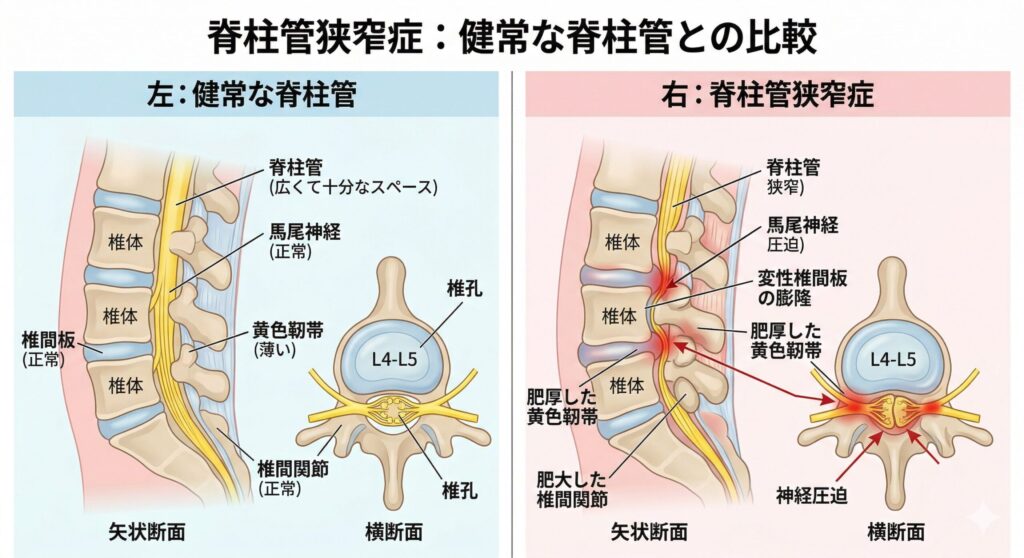
脊柱管狭窄症は、背骨(脊椎)の内部を通る神経の通り道(脊柱管)が狭くなり、神経を圧迫することで腰や脚に痛み・しびれを生じる疾患です。最も多いのは腰部に発症する「腰部脊柱管狭窄症」で、50歳以上の発症がほとんどを占め、60〜70代で患者数のピークを迎えます。
主な原因
主な原因は加齢による椎間板の変性・骨棘(こつきょく)の形成・黄色靭帯の肥厚です。これに椎間板ヘルニア・脊椎すべり症が組み合わさることで、神経の通り道がさらに狭くなります。
主な症状(重症度別)
| ステージ | 主な症状 |
|---|---|
| 軽症 | 朝の腰こわばり、長時間の歩行で脚がしびれる |
| 中等症 | 間欠跛行(しばらく歩くと痛みで休む必要があるが、前かがみで楽になる)、しびれの慢性化 |
| 重症 | 安静時痛、夜間痛、筋力低下、排尿・排便障害 |
特に前かがみの姿勢で症状が軽くなるのは、脊柱管が広がって神経圧迫が緩和されるためで、椎間板ヘルニアとの鑑別ポイントの1つです。
「手遅れ」になる前に — 放置のリスク
脊柱管狭窄症を放置すると、運動量低下による筋力低下・転倒骨折・社会的孤立・うつ症状といった二次的な問題が連鎖します。重症例では膀胱直腸障害が生じ、緊急手術の適応となるため、軽症のうちに専門医を受診することが推奨されます。
椎間板ヘルニアとの違い
「椎間板ヘルニア 再生医療」で検索される方も多いですが、両者は関連しつつも異なります。椎間板ヘルニアは髄核が飛び出す突発的な病態で、脊柱管狭窄症は加齢に伴う慢性的な狭窄です。しかし幹細胞治療は両方に対応できる可能性があります。なぜなら、どちらも神経への炎症と圧迫が共通のメカニズムだからです。
- 脊柱管狭窄症は加齢に伴う神経圧迫。患者数は推定数百万人規模
- 間欠跛行が特徴で、QOL低下につながりやすい
- 椎間板ヘルニアとは異なるが、幹細胞治療で両方に対応可能
日常生活への影響と放置のリスク
脊柱管狭窄症を放置すると、身体機能の急速な衰えと要介護状態への進行につながります。
歩行障害とQOL低下
患者さんの多くは外出を避けるようになります。買い物に行けない、孫に会いに行けない、旅行をあきらめる——こうした社会的孤立が心身の健康を蝕みます。歩行距離の短縮は認知機能低下とも相関しており、単なる身体的問題では済みません。
筋力低下・転倒・フレイル
歩けないと筋肉は急速に衰えます。特に下肢の筋力低下は転倒のリスクを高め、高齢者にとって転倒は寝たきりへの入口になることがあります。また、神経障害が進行すると、足の感覚が鈍くなり、さらに転倒しやすくなる悪循環が生まれます。
神経障害の不可逆化
圧迫が長く続くと、神経細胞がダメージを受け、たとえ圧迫を取り除いても症状が残る可能性が高まります。つまり、早期の介入が極めて重要なのです。
- 放置するとQOLが急速に低下し、社会的孤立につながる
- 神経障害は時間とともに不可逆化する傾向
- 早期介入が将来の寝たきり予防につながる
従来治療の限界 — なぜ「手術しないで治す」が現実には難しいのか
脊柱管狭窄症の治療は、まず保存療法(薬・注射・リハビリ)から始まり、改善がなければ手術を検討するのが一般的です。それぞれの限界を整理します。
保存療法の効果と限界
- 非ステロイド性抗炎症薬(消炎鎮痛剤):痛みを一時的に抑えるが、神経圧迫そのものは取れない
- 神経障害性疼痛治療薬(プレガバリン等):しびれ・神経痛に効くが、眠気やふらつきの副作用
- ブロック注射(神経根ブロック・硬膜外ブロック):効果が数週間〜数ヶ月で薄れ、繰り返し必要
- リハビリ・ストレッチ:軽症〜中等症の機能維持には有効、重症例では効果限定的
これらは症状を一時的に管理する目的であり、椎間板変性や黄色靭帯肥厚といった構造的な原因そのものを改善するわけではありません。
手術の種類と「手術 後悔」が生まれる理由
| 術式 | 内容 | 主なリスク |
|---|---|---|
| 椎弓切除術(除圧術) | 狭くなった脊柱管を削って広げる | 硬膜外癒着、神経損傷、再発 |
| 脊椎固定術 | 金属インプラントで脊椎を固定 | 隣接椎間障害、可動域低下 |
| 低侵襲経椎間孔的腰椎椎体間固定術 | 小切開での椎体間固定 | 手術時間延長、適応症例選択が必要 |
単一椎間の腰部脊柱管狭窄症では低侵襲経椎間孔的腰椎椎体間固定術が従来法より低侵襲性・早期離床で優位(Yan B et al., BMC Surg 2026)。ただし術式選択は症例ごとに整形外科専門医の判断が必要です。
術後遺残痛症候群(Failed Back Surgery Syndrome)— 術後痛が残る現実
問題は、腰椎手術を受けた患者の一部に、手術後も痛み・しびれが残るケースがあることです。中国・イラン共同の前向きコホート研究(512例追跡、Heliyon 2024)では、腰椎後方手術後に術後遺残痛症候群(Failed Back Surgery Syndrome)が32.5%の患者で発生したと報告されています — つまり約3人に1人が「手術したのに痛みが残った」と感じる結果です。
術後遺残痛症候群の主因の1つは硬膜外癒着です。椎弓切除のあと、神経の周囲に瘢痕組織が形成されて神経を再び締めつけてしまう現象で、Wang H et al., Journal of Orthopaedic Translation 2018(PMID 29662790)が脊椎外科後の癒着に対する脂肪由来間葉系幹細胞の予防的応用を提案しています。
つまり、手術はゴールではなく「痛みが残るリスクを抱えた中継点」になり得るということです。ここから、術前・術後どちらの段階でも、幹細胞治療を選択肢として知っておく価値が出てきます。
再生医療(幹細胞治療)が脊柱管狭窄症にもたらす可能性
間葉系幹細胞の3つの作用
間葉系幹細胞(Mesenchymal Stem Cells)は、脂肪・骨髄・臍帯などから採取される未分化な細胞で、損傷した組織に対して以下3つの作用を発揮します。
これら3作用の組み合わせが、「症状を一時的に抑える保存療法」と「構造を物理的に変える手術」のどちらでも届かなかった “組織レベルの修復” を狙う点で、再生医療の核心です。
投与経路の違い ① 局所投与(椎間板内注射)
最も研究が進んでいるのが、変性した椎間板に直接幹細胞を注入する方法です。Zhang W et al., Frontiers in Bioengineering and Biotechnology 2023(PMID 37397969)のメタ解析(9研究・245例)では、間葉系幹細胞治療を受けた椎間板変性疼痛患者で疼痛スコア(視覚アナログ評価)が平均41.6ポイント、機能障害スコア(腰痛機能障害指数)が平均22.0ポイント改善し、重篤な有害事象は報告されなかったとしています。
さらに Manchikanti L et al., Pain Physician 2024(PMID 39688822)による慢性腰痛に対する椎間板内 間葉系幹細胞・PRP療法のシステマティックレビュー&メタ解析(合計16研究、うちランダム化比較試験8件を含む)でも、有効性が認められています。
投与経路の違い ② 静脈点滴 — 全身性アプローチ
局所注射が「ピンポイントの構造修復」を狙うのに対し、幹細胞の静脈点滴は、神経全体・全身の慢性炎症環境を改善するアプローチです。脊柱管狭窄症では神経根や末梢神経の慢性炎症が痛み・しびれの主因となるため、点滴投与の意義があります。
幹細胞の静脈点滴治療 — 神経障害性疼痛への新しいアプローチ
「点滴で本当に痛みが取れるのか?」という疑問は当然のものです。これに対し、東京慈恵会医科大学のグループが答えとなる重要な研究を PLoS ONE 2022(PMID 35157707)に発表しています。
慈恵医大の研究(点滴投与による神経障害性疼痛の改善)
研究では、座骨神経部分結紮モデルラットに対し、ヒト脂肪由来間葉系幹細胞もしくは臍帯由来間葉系幹細胞を静脈内に投与しました。投与後3〜9日で、両群ともに機械的痛覚閾値と患肢への荷重バランスが有意に改善しました。
メカニズム解析では、点滴投与された幹細胞は以下の作用を示しました:
臍帯由来間葉系幹細胞ではミエリン塩基性タンパク質回復 — 脱髄からの再ミエリン化
後根神経節での神経損傷マーカー(ATF3)抑制 — 神経細胞死の防止
ミクログリア活性化マーカー(Iba1)抑制 — 慢性炎症の鎮静化
点滴投与が「術後の残存痛」に向く理由
椎弓切除後の硬膜外癒着・神経根の慢性圧迫・末梢神経損傷といった術後遺残痛症候群の病態は、「単一の局所」ではなく「神経全体に広がった慢性炎症」として現れます。点滴投与は全身循環で運ばれた幹細胞が、炎症のある部位に集積(ホーミング)して抗炎症・神経保護作用を発揮することが期待されます。
日本国内の臨床研究と承認状況
北海道大学の腰部脊柱管狭窄症 幹細胞治療 治験
国内では、北海道大学整形外科が腰部脊柱管狭窄症に対する超精製アロジェニック骨髄由来 間葉系幹細胞 + 生体内ゲル(dMD-001)を用いたランダム化比較試験を実施しています(jRCT2013210076、Sudo H et al., BMJ Open 2023, PMID 36731929)。45例の参加者を1:1:1で「REC-dMD-001併用群/dMD-001単独群/椎弓形成術+椎間板切除単独群」に割り付け、術後の腰痛・脚痛の疼痛スケールとMRIによる椎間板変性評価を48週まで追跡する設計です。
これは「日本国内で脊柱管狭窄症への幹細胞治療が研究段階にある」ことを示す重要なマイルストーンであり、過去にはなかった手術併用型の再生医療プロトコルを試している点で注目されています。
厚生労働省 再生医療等安全性確保法
日本における幹細胞治療は、「再生医療等の安全性の確保等に関する法律」(再生医療等安全性確保法)に基づき、リスク分類別に規制されています。
分類 対象 例 第1種 高リスク(他家・iPS・遺伝子改変) iPS細胞臨床応用 第2種 中リスク(自家培養細胞) 自家の脂肪由来幹細胞による治療(CELL GRAND CLINICはここ) 第3種 低リスク(最小限加工) PRP療法 CELL GRAND CLINICは、第二種再生医療等提供計画として 慢性疼痛に対する自家の脂肪由来幹細胞治療を厚生労働省へ届出済(計画番号:PB5240089) であり、再生医療等安全性確保法に基づく適切な体制下で治療を提供しています。
幹細胞治療の費用相場と保険適用
幹細胞治療は現時点では自費診療です。費用を正確に理解することが治療判断に重要です。
費用相場
自己脂肪由来幹細胞治療の一般的な1回の費用相場は100万〜300万円です。投与する幹細胞の量(1000万~2億個など)、培養期間、実施施設の技術レベル、安全性試験の内容によって幅があります。
保険適用の現状(2026年4月時点)
現在、脊柱管狭窄症に対する幹細胞治療は保険適用外です。再生医療等安全性確保法に基づいて実施されていますが、保険診療への組み入れには更なる大規模臨床試験の積み重ねが必要です。ただし、医療費控除の対象になる可能性があります。医療費控除を利用すれば、課税所得に応じて年間医療費負担の15〜40%程度の税還付が期待できます。
医療費控除
治療費の領収書を保管し、確定申告で医療費控除を申請できます。医療保険(民間の医療保険など)から給付を受ける場合は、給付額を差し引いた額が控除対象になります。詳しくは国税庁ウェブサイトまたはお近くの税務署にご相談ください。
- 自己脂肪由来幹細胞治療の費用相場は100〜300万円
- 2026年4月時点では保険適用外(自費診療)
- 医療費控除で一部費用負担を軽減できる可能性あり
CELL GRAND CLINICの脊柱管狭窄症に対する幹細胞治療
投与プロトコル:ご自身の脂肪由来幹細胞
CELL GRAND CLINICはご自身の脂肪由来幹細胞(あなた自身の脂肪組織から採取・培養した間葉系幹細胞)を使用します。他人由来の細胞や既製品は一切使用しません。脊柱管狭窄症に対しては、患者さんの病態と希望に応じて以下のいずれかを選択します。
※ 治療プロトコル・投与回数は症例ごとに院長が個別に判断します。培養期間中の対症ケアとして、エクソソームやPRP療法を併用することも可能です。
Grand Stem Cell — 4つの品質基準
CELL GRAND CLINICの培養細胞には、独自の品質ブランド Grand Stem Cell(4基準)を定めています。
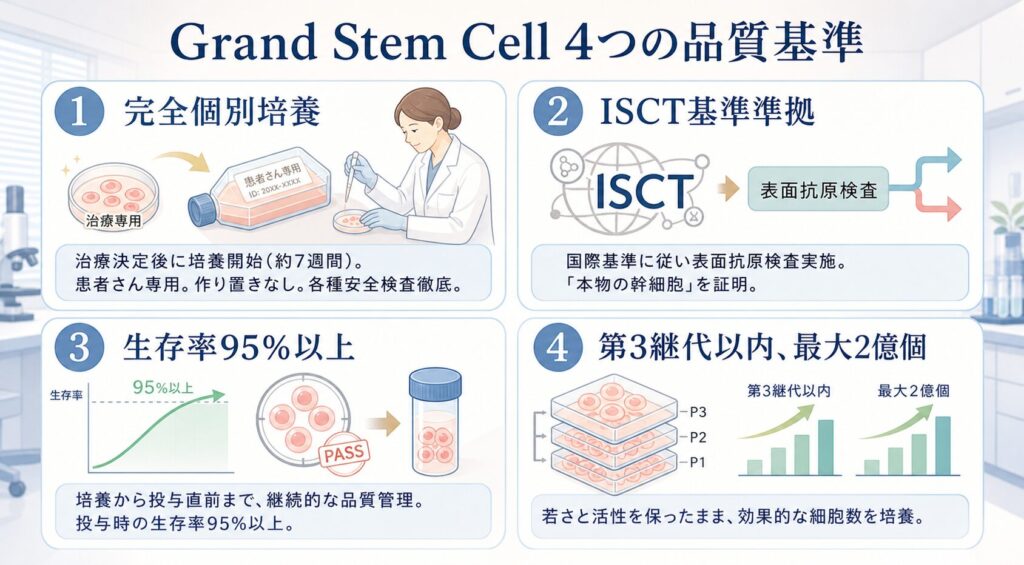
- 完全個別培養:治療が決定した時点で初めて培養を開始し、約7週間かけて患者さん専用の環境で培養します。作り置きや在庫培養は行いません。無菌検査、真菌検査など各種安全検査は徹底されています。
- ISCT基準準拠:国際細胞治療学会(International Society for Cellular Therapy)の国際基準に従い、細胞の表面抗原検査を実施して、「培養された幹細胞が本物幹細胞であること」の品質を証明します。
- 生存率95%以上:培養から投与直前まで、継続的に品質管理を行い、投与時の細胞生存率は95%以上を維持します。
- 第3継代以内、最大2億個:若さと活性を保ったまま、効果的な細胞数を培養します。
これら4つの基準をすべてクリアすることで、患者さんは品質証明書を受け取ります。透明性と科学的根拠に基づく治療が、CELL GRAND CLINICの強みです。
院長プロフィール(治療責任者)
担当医師は院長若林 雄一(医学博士・MD, PhD)。
- 神戸大学医学部卒・同大学院医学博士
- 米国国立衛生研究所(NIH)研究員
- 米国再生医療学会(ABRM)専門医
- 日本抗加齢医学会 専門医/放射線診断専門医
- 自家の脂肪由来幹細胞治療 累計3,000症例以上(約20カ国の患者対応)
- 査読付き英文論文 6本(うちアルツハイマー1本、Pfizer共同PDE4研究2本)
- 院長自身が幹細胞治療・エクソソーム治療を受けています(”自分が受けたい治療しか提供しない”方針)
院長プロフィール詳細は https://cellgrandclinic.com/about を参照してください。
適応・費用・通院期間
治療の対象となる方/ならない方
最終的な適応判断は医師の診察によります。重度の膀胱直腸障害がある場合や悪性腫瘍治療中の場合は、別の治療を優先する必要があります。
費用について
幹細胞治療は自由診療(保険適用外)となります。
費用は症例(投与経路・細胞数・併用治療の有無)によって個別に変動するため、問い合わせベースで個別にお見積もりをお出しします。HP上に幹細胞治療の固定価格を掲載していないのは、患者さんごとに最適なプロトコルが異なるためです。
ご自身の症例での費用感をお知りになりたい方は、画像と問診情報をもとに無料でお見積もりいたしますので、お気軽にお問い合わせください。
なお、エクソソーム療法・NMN点滴・PRP療法など、幹細胞以外の治療価格は費用ページに公開しています。
通院スケジュール
| ステップ | 通院 |
|---|---|
| 1回目来院 初診カウンセリング・画像確認・脂肪採取 | 1~2時間 (採取と同日にエクソソーム/PRP対症ケア可 |
| 培養期間 | 7週間(来院不要) |
| 2回目来院 投与 | 点滴約60~90分 |
| フォローアップ | 1ヶ月/3ヶ月/6ヶ月の3回 |
無料ではありませんが、メール・LINEでのお問い合わせは無料です。お気軽にご連絡ください。
よくある質問(Q&A)
Q1. 幹細胞治療は何回受ければ効果が出ますか?
症例によって異なりますが、1回の投与で約3〜6ヶ月かけて効果を評価するのが基本です。神経障害性疼痛が強い方や術後遺残痛症候群の方に対しては、3〜6ヶ月後に2回目の投与を追加するケースもあります。
Q2. 手術を受けた後でも幹細胞治療は可能ですか?
可能です。術後遺残痛症候群(手術後に痛み・しびれが残る状態)に対する再生医療は近年研究が活発になっている分野です。手術直後から行うのではなく、術後の創部回復を確認した後(一般的に術後3〜6ヶ月以降)に開始します。MRI画像と痛みの性状から適応を判断します。
Q3. 静脈点滴と局所注射のどちらが効きますか?
病態により異なります。広範な神経障害性疼痛・しびれ・複数椎間の症状には静脈点滴が、特定椎間の構造的問題が明確な場合は局所注射が向く傾向があります。CELL GRAND CLINICでは多くの場合、両者を併用するプロトコルを採用しています。
Q4. 副作用やリスクはありますか?
自家の脂肪由来幹細胞を使用するため拒絶反応のリスクは原理的にありません。報告されている副作用は脂肪採取部位の一時的な内出血・腫れ程度で、メタ解析(PMID 37397969)でも重篤な有害事象は報告されていません。ただし、すべての医療行為と同様にゼロリスクではなく、適応外の症例に行えば効果が出ない可能性もあります。
Q5. 効果はどれくらい持続しますか?
メタ解析データでは投与後12ヶ月以上の追跡で疼痛改善が維持された症例が多く報告されていますが、個人差があります。生活習慣(運動・体重管理・姿勢)の改善と組み合わせることで、効果の持続を高められる可能性があります。
Q6. 脊柱管狭窄症と椎間板ヘルニアの違いは何ですか?
脊柱管狭窄症は脊柱管全体が狭くなる加齢性の変化で、前かがみで楽になるのが特徴です。椎間板ヘルニアは椎間板の一部が突出して神経を局所的に圧迫するもので、若年者にも発症します。原因も病態も異なるため、治療アプローチも変わります。
Q7. ストレッチや運動療法だけで治せますか?
軽症の脊柱管狭窄症ではストレッチ・体幹トレーニング・水中歩行が有効ですが、画像上の構造的狭窄が進んだ中等症以上では、運動療法単独での根本改善は困難です。神経障害性の痛みを伴う場合は、運動療法と並行して再生医療を含めた治療選択を検討する価値があります。
Q8. 何科を受診すればよいですか?
脊柱管狭窄症の診断・MRI検査・手術判断は整形外科が一般的です。再生医療(幹細胞治療)を検討される場合は、再生医療等安全性確保法に基づく届出を行っている再生医療専門医療機関にご相談ください。CELL GRAND CLINICは大阪・心斎橋に拠点を置く再生医療専門クリニックです。
まとめ|手術前・手術後どちらの方にも、選択肢があります
脊柱管狭窄症の治療は「保存療法か手術か」の二択で語られがちですが、近年は自家の脂肪由来幹細胞を用いた再生医療が、その間に位置する第3の選択肢として臨床応用が進んでいます。
- 手術を避けたい方:保存療法で改善せず、手術リスクの高い方に対し、幹細胞の局所投与・静脈点滴で抗炎症・組織修復・神経保護作用を期待
- 手術後の痛みが残る方(術後遺残痛症候群):硬膜外癒着・神経の慢性炎症に対し、静脈点滴投与による全身性アプローチが有望
ただし、幹細胞治療は「必ず治る治療」でもなければ、すべての方に推奨される治療でもありません。画像所見・症状・年齢・併存疾患を総合的に評価し、再生医療届出を持つ専門医とご相談のうえ判断されることをお勧めします。
まずは無料のメール・LINE相談から、お気軽にお問い合わせください。
メール・LINEでのお問い合わせは無料です。カウンセリングは有料となります。
関連コラム・関連ページ
- 幹細胞再生治療 — CELL GRAND CLINICの幹細胞治療全般
- 慢性疼痛 — 神経障害性疼痛全般の解説
- 脊椎損傷における再生医療(幹細胞治療)の可能性 — 関連コラム
- 半月板損傷における再生医療(幹細胞治療)の可能性 — 関連コラム
- CELL GRAND CLINICについて — 院長プロフィール
参考文献
Yan B, Tan Y, Mansuerjiang M, et al. Comparative analysis of short-term outcomes between minimally invasive transforaminal lumbar interbody fusion (MIS-TLIF) and traditional midline open transforaminal lumbar interbody fusion for single-level lumbar spinal stenosis. BMC Surgery. 2026;26(1). PMID 41888763. DOI: 10.1186/s12893-026-03697-3
Hajilo P, Imani B, Zandi S, et al. Risk factors analysis and risk prediction model for failed back surgery syndrome: A prospective cohort study. Heliyon. 2024;11(1):e40607. PMID 39866404. DOI: 10.1016/j.heliyon.2024.e40607
Wang H, Sun W, Fu D, et al. Update on biomaterials for prevention of epidural adhesion after lumbar laminectomy. Journal of Orthopaedic Translation. 2018;13:41-49. PMID 29662790. DOI: 10.1016/j.jot.2018.02.001
Sudo H, Miyakoshi T, Watanabe Y, et al. Protocol for treating lumbar spinal canal stenosis with a combination of ultrapurified, allogenic bone marrow-derived mesenchymal stem cells and in situ-forming gel: a multicentre, prospective, double-blind randomised controlled trial. BMJ Open. 2023;13(2):e065476. PMID 36731929. DOI: 10.1136/bmjopen-2022-065476
Zhang W, Wang D, Li H, et al. Mesenchymal stem cells can improve discogenic pain in patients with intervertebral disc degeneration: a systematic review and meta-analysis. Frontiers in Bioengineering and Biotechnology. 2023;11:1155357. PMID 37397969. DOI: 10.3389/fbioe.2023.1155357
Manchikanti L, Knezevic E, Knezevic NN, et al. Effectiveness of Intradiscal Regenerative Medicine Therapies for Long-Term Relief of Chronic Low Back Pain: A Systematic Review and Meta-Analysis. Pain Physician. 2024;27(10):E995-E1032. PMID 39688822.
Miyano K, Ikehata M, Ohshima K, et al. Intravenous administration of human mesenchymal stem cells derived from adipose tissue and umbilical cord improves neuropathic pain via suppression of neuronal damage and anti-inflammatory actions in rats. PLoS ONE. 2022;17(2):e0262892. PMID 35157707. DOI: 10.1371/journal.pone.0262892
Sun Y, Leung VY, Cheung KM. Clinical trials of intervertebral disc regeneration: current status and future developments. International Orthopaedics. 2018;43(4):1003-1010. PMID 30498908. DOI: 10.1007/s00264-018-4245-8
最終更新日:2026.05.04





とは?老化を招く体内の焦げつき-150x84.png)






