「糖尿病に幹細胞治療が効くらしい」──インターネットや書籍でそう目にして、興味を持たれた方は少なくないでしょう。しかし同時に、「本当に効果があるのか?」「科学的な裏付けはどの程度あるのか?」という疑問も感じているのではないでしょうか。
本記事では、再生医療クリニックの治療説明ではなく、国際的な医学雑誌に掲載された研究論文のデータに基づいて、糖尿病に対する幹細胞治療の「現在の科学的根拠」を客観的に検証します。
34件の臨床試験を統合した大規模な解析結果、1型・2型それぞれの研究データ、安全性の情報、そしてまだ解明されていない課題まで──「わかっていること」と「わかっていないこと」を正直にお伝えします。
※本記事は、アメリカ再生医療学会専門医・日本抗加齢学会専門医である院長・若林雄一(医学博士)が監修しています。若林は米国NIH(アメリカ国立衛生研究所)での研究経験を持ち、国際医学雑誌に複数の論文を発表しています。
なぜ幹細胞治療が糖尿病に注目されているのか
従来の治療の限界 ── 血糖は「管理」できても「原因」は治せない
糖尿病の従来の治療(食事療法・運動療法・飲み薬・インスリン注射)は、高くなった血糖値を下げるための治療です。血糖値のコントロールには有効ですが、糖尿病の原因そのもの──つまり、膵臓にある「β(ベータ)細胞」がインスリンを作り出す力の低下──を回復させることはできません。
β細胞とは、膵臓の中にあるインスリンを作る工場のような細胞です。2型糖尿病ではこの工場が疲弊して生産能力が落ち、同時に体がインスリンに反応しにくくなる「インスリン抵抗性」が進みます。従来の薬はこのどちらか一方に対処するものがほとんどで、両方を同時に根本から改善する治療法はありませんでした。
そこで、このβ細胞の修復と、インスリンの効きやすい体への改善を同時に目指す新たな方法として、幹細胞治療が世界各国で研究されています。
幹細胞はどのように膵臓に働くのか(概要)
糖尿病の幹細胞治療では、「間葉系幹細胞(かんようけいかんさいぼう)」と呼ばれる、体のさまざまな組織の修復を助ける細胞が使われます。特に、お腹の脂肪から採取する「自己脂肪由来幹細胞」は、ご自身の体から取れるため拒絶反応の心配がほとんどなく、採取も簡便であることから注目されています。
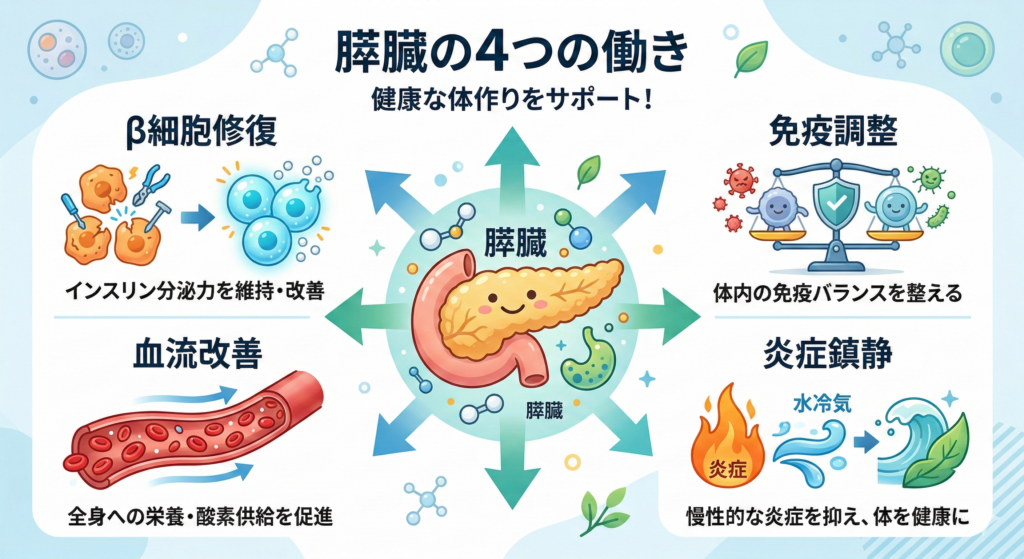
この幹細胞を点滴で体内に戻すと、血流に乗って膵臓など傷んだ組織に集まり、修復を助けるさまざまな物質を放出します。主に以下の4つの働きが確認されています。
| 働き | わかりやすく言うと |
| ① β細胞の修復促進 | 幹細胞が出す成長因子(細胞を元気にする物質)が、弱ったβ細胞を回復させ、インスリンを作る力を取り戻すのを助けます |
| ② 慢性炎症の鎮静化 | 糖尿病では体中で「静かな炎症」が続いており、これがインスリンの効きを悪くしています。幹細胞はこの炎症を抑え、インスリンが効きやすい体に戻す手助けをします |
| ③ 膵臓の血流改善 | 膵臓内の細い血管を修復し、β細胞に十分な酸素と栄養が届くようにします。いわば「工場への補給路」を立て直す働きです |
| ④ 免疫の調整 | 特に1型糖尿病では、免疫が誤ってβ細胞を攻撃してしまいます。幹細胞はこの「誤爆」を止めるブレーキの役割を果たします |
これらのメカニズムの詳しい解説や、実際の治療法については、当院の糖尿病再生治療の専門ページをご覧ください。
34件の臨床試験を統合した大規模研究が示す効果
幹細胞治療の効果を議論する上で、最も信頼性の高いのが「メタアナリシス」と呼ばれる研究手法です。メタアナリシスとは、同じテーマで行われた複数の臨床試験の結果を統計学的に一つにまとめて、「全体として効果があるのか?」を大きな視点で判断する方法です。
ここでは、2025年に発表された現時点で最大規模のメタアナリシスを詳しくご紹介します。
研究の概要
国際医学雑誌『Stem Cell Research & Therapy』に2025年に掲載されたLiらの研究は、糖尿病に対する細胞治療のランダム化比較試験(もっとも信頼性の高い臨床研究の方法)34件を統合した大規模メタアナリシスです。
ランダム化比較試験とは、患者さんを「治療を受けるグループ」と「受けないグループ」にくじ引きのように振り分け、効果の差を公正に比べる試験です。研究者の主観が入りにくいため、科学的な信頼性が最も高いとされています。
主な結果
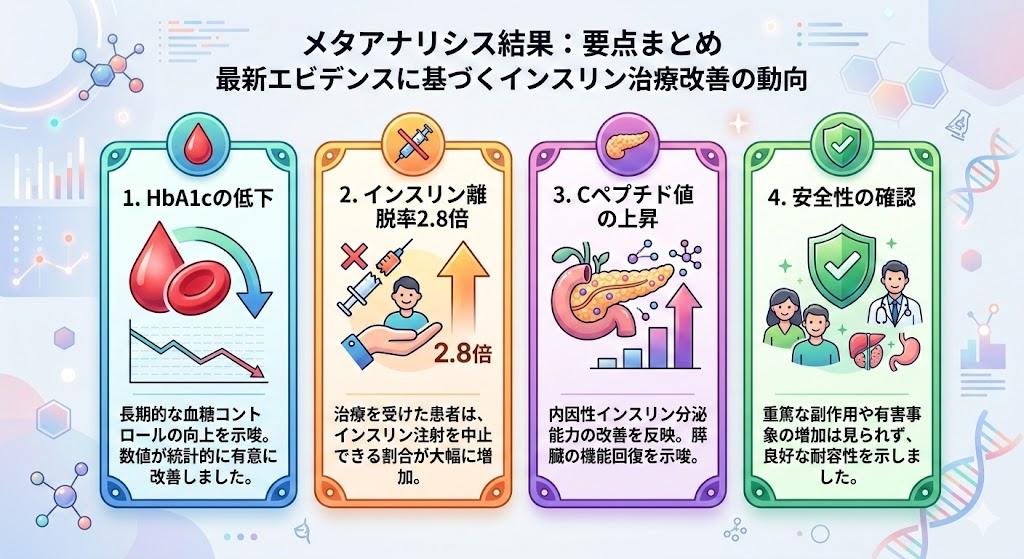
| 評価した項目 | 結果 | 患者さんにとっての意味 |
| ヘモグロビンA1c(過去1〜2ヶ月の血糖の平均値) | 幹細胞治療を受けたグループで統計的に有意に低下(数値として意味のある改善) | 一般にヘモグロビンA1cが1%下がると、心筋梗塞のリスクが14%、目・腎臓・神経の合併症リスクが37%低下するとされています |
| インスリン注射をやめられた割合 | 治療を受けないグループと比べて、約2.8倍の確率で「インスリンなしでも血糖が安定する状態」を達成 | インスリン注射から解放される可能性が、統計的に意味のあるレベルで高いことを示します |
| Cペプチド値(膵臓がインスリンを作る力の指標) | 幹細胞治療群で有意に上昇 | 膵臓のβ細胞が実際にインスリンを作る機能を取り戻していることを意味します |
| 空腹時の血糖値 | 幹細胞治療群で有意に低下 | 日常の血糖コントロールが改善していることを示します |
| 重い副作用の発生 | 治療を受けたグループと受けなかったグループで差なし | 幹細胞治療によって深刻な副作用が増えることはないと確認されました |
ご自身の細胞を使う治療のほうが効果が高い
この研究で特に注目すべき発見の一つが、ご自身の細胞(自家細胞)を使った治療は、他の方の細胞(同種細胞)を使った治療よりも良好な結果を示す傾向があるという点です。
ご自身の脂肪から採取した幹細胞は、免疫の仕組みが「自分の細胞」として認識するため、拒絶反応の心配がほとんどありません。このことは、自分の脂肪から採取する幹細胞治療の科学的な妥当性を裏付ける重要なデータです。
このデータはどこまで信頼できるのか ── 正直にお伝えしたいこと
34件の臨床試験をまとめた大規模な解析は、「幹細胞治療が糖尿病に対して効果がある」ことを示す強い根拠です。ただし、正直にお伝えすべき注意点もあります。
試験ごとの条件が異なる点:統合された34の試験は、使っている幹細胞の種類(骨髄・臍帯・脂肪由来)、投与方法、投与量、観察期間がそれぞれ異なります。すべてを一つの数字にまとめているため、「自分が受ける治療でもまったく同じ結果が出る」とは限りません。
観察期間の限界:多くの試験の観察期間は6〜12ヶ月です。5年後、10年後も効果が続くかどうかは、まだ十分にわかっていません。
一人ひとりの試験は小規模:各試験の参加者は数十名が中心で、数千名規模の大規模研究はまだ行われていません。今後のさらなる研究が重要です。
こうした限界を踏まえても、「効果がある兆候は科学的にはっきり見えている」というのが、現時点での医学界の共通認識です。
当院の糖尿病再生医療について詳しく知りたい方へ
セルグランクリニック(大阪心斎橋)では、本記事でご紹介したエビデンスに基づき、自己脂肪由来の幹細胞による糖尿病の再生医療を実施しています。治療の流れ、費用、当院独自の品質管理体制については、以下の専門ページをご覧ください。
▶ 糖尿病再生治療の詳細はこちら(治療の流れ・費用・品質管理)
2型糖尿病への効果 ── 血糖値を下げるだけでなく、膵臓の力を取り戻す
2型糖尿病は全糖尿病患者さんの約90%を占め、幹細胞治療の研究が最も多く行われている分野です。
脂肪由来の幹細胞は「二刀流」で効く
国際内分泌学雑誌に2023年に掲載されたポーランド・ビアウィストク医科大学の研究チームによるレビュー(複数の研究結果をまとめた総説)では、お腹の脂肪から採取した幹細胞が2型糖尿病に対して「二つの方向」から同時に効果を発揮することが明らかにされています。
一つ目:膵臓のβ細胞を回復させる。幹細胞が放出する成長因子が、疲弊したβ細胞の再生と生存を促します。いわば「壊れかけた工場を修理する」働きです。
二つ目:インスリンが効きやすい体に戻す。幹細胞の強力な抗炎症作用によって、筋肉・肝臓・脂肪組織がインスリンに反応しやすくなります。これは「薬の効き目が良くなる体質に変わる」ようなイメージです。
従来の飲み薬は、このどちらか一方にしか作用しないものがほとんどです。「β細胞の回復」と「インスリンの効きやすさの改善」を同時に実現できる点が、幹細胞治療ならではの大きな特徴です。
Cペプチド値の改善 ── 膵臓が「復活」している証拠
Cペプチドとは、膵臓がインスリンを作る際に一緒に分泌される物質で、「膵臓が実際にどれだけインスリンを作れているか」を直接反映する重要な検査値です。
国際医学雑誌に発表されたレビュー(2019年)では、2型糖尿病の患者さんに脂肪由来の幹細胞を投与した後、このCペプチド値が改善したことが複数の臨床試験で確認されていると報告しています。
Cペプチドの上昇が意味することは明確です。幹細胞治療は、薬で一時的に血糖値を下げているのではなく、膵臓のβ細胞そのものの機能を回復させているのです。これは、従来の薬物療法とは根本的に異なるメカニズムです。
1型糖尿病への効果 ── 「一生インスリン注射」は変わるのか
1型糖尿病は、免疫の仕組みが誤って自分のβ細胞を攻撃・破壊してしまう病気です。従来、一度破壊されたβ細胞は戻らないとされ、生涯にわたるインスリン注射が不可欠と考えられてきました。しかし近年、幹細胞の「免疫を調整する力」を利用した新たな治療の可能性が報告されています。
ブラジルの臨床試験 ── 13名中2名がインスリン注射不要に
国際免疫学雑誌『Frontiers in Immunology』に2020年に掲載されたブラジル・リベイランプレト大学の研究では、発症して間もない1型糖尿病の患者さん13名に対して、脂肪由来の幹細胞とビタミンDを組み合わせて投与し、3ヶ月間追跡しています。
注目すべき結果:治療を受けた患者さん全体でインスリンの使用量が減り、ヘモグロビンA1cの改善が確認されました。さらに驚くべきことに、13名中2名がインスリン注射を完全に不要とする「インスリンフリー」の状態を達成しました。
この研究は13名という少数の患者さんを対象とした予備的な試験であり、「1型糖尿病が治る」と断言できる段階ではありません。しかし、「1型糖尿病=一生インスリン注射」という従来の常識に科学的に挑戦した意義ある研究結果です。
なぜ「発症直後」の治療が鍵を握るのか
この研究で対象となったのは「発症して間もない」患者さんです。発症直後はまだβ細胞がすべて破壊されておらず、残っている細胞があります。この段階で幹細胞を投与し、免疫の「誤った攻撃」にブレーキをかけることで、残ったβ細胞を守り、インスリンを作る力を温存できる可能性があります。
逆に、発症から何年も経ってβ細胞がほぼなくなってしまった状態では、守るべき対象が残っていないため、効果は限られると考えられています。1型糖尿病の幹細胞治療において「早い段階での治療開始」が極めて重要であることを示すデータです。
幹細胞治療は安全なのか ── 15年間のデータが示すもの
「効果があるとしても、体に害はないのか?」──新しい治療を検討する上で、安全性への不安は当然のことです。ここでは、感覚的な安心感ではなく、科学的なデータに基づいて安全性をご説明します。
15年間にわたる安全性の検証結果
幹細胞治療(間葉系幹細胞を使った治療全般)の安全性を、過去15年間にわたって検証した大規模なメタアナリシスがあります。この研究では、幹細胞治療を受けたグループと受けなかったグループの間で、入院が必要になるような重い副作用の発生率に差は認められていません。
さらに、国際医学雑誌に2024年に掲載されたVan Delenらの研究(21の報告を統合)では、細胞を使った治療全般で重い副作用の発生率はわずか0.7%と報告されています。一般的な糖尿病の飲み薬で起こりうる副作用(低血糖、消化器症状など)の発生率と比較しても、低い水準です。
ご自身の脂肪から採取する幹細胞ならではの安心感
自己脂肪由来の幹細胞には、他の種類の幹細胞にはない安全性の利点があります。
拒絶反応の心配がほとんどない:ご自身の細胞を使うため、体の免疫が「異物」として攻撃することがほとんどありません。他の方の細胞を使う治療で必要になることがある免疫を抑える薬も不要です。
がん化のリスクが極めて低い:国際薬学雑誌に掲載された総合レビュー(2019年)では、脂肪由来の幹細胞はiPS細胞(人工的に作られた万能細胞)やES細胞(受精卵から作る細胞)とは異なり、もともと大人の体にある「成熟した」幹細胞であるため、がん化するリスクが構造的に低いことが確認されています。
起こりうる軽い反応:脂肪を採取した部位(お腹)の一時的な腫れや軽い痛み、点滴後のだるさが出ることがありますが、いずれも通常は数日以内に自然に治まります。
治療を受けた後、いつ・どのように効果が現れるのか
「幹細胞を入れたら、翌日から血糖値が下がるのか?」──多くの方が気になるポイントです。結論から言えば、幹細胞治療は即効性のある治療ではありません。臨床研究のデータを総合すると、効果は以下のような段階を経て徐々に現れます。
| 投与後の時期 | 期待できる変化 |
| 1〜3ヶ月目 | 体内の慢性的な炎症が徐々に鎮まり始める段階です。血液検査の炎症の指標が改善し始めます。「以前より疲れにくくなった」「体調が良くなった気がする」といった体感の変化を感じる方もいます |
| 3〜6ヶ月目 | ヘモグロビンA1cやCペプチドなど、血液検査の数値に変化が現れ始める時期です。ここで初めて「客観的なデータ」として効果を確認できるようになります。担当医と相談しながら、薬の減量を検討し始めるタイミングです |
| 6〜12ヶ月目 | 効果が最も安定する時期です。メタアナリシスでも、この期間にヘモグロビンA1cの低下やインスリン離脱が最も多く報告されています。追加の治療が必要かどうかも、この段階で判断します |
【重要】この期間中も、現在服用中の薬やインスリン注射を自己判断で中止してはいけません。効果の現れ方には個人差があります。必ず担当医の指導のもと、血液検査の結果を見ながら段階的に調整してください。
糖尿病の合併症にも広がる研究
幹細胞治療の研究は、血糖コントロールの改善だけでなく、糖尿病による合併症(腎臓病・足の潰瘍・神経障害・ED〈勃起不全〉など)にも広がっています。2025年には、糖尿病が原因の腎臓病と足の潰瘍それぞれについて、複数の研究を統合したメタアナリシスが発表され、いずれも改善効果が報告されています。
合併症に対する幹細胞治療のエビデンスについては、個別の記事で詳しく解説しています。
▶ 糖尿病でEDになる理由と治療法【発症率3倍】薬が効かない重症例の根本改善も解説
▶ 慢性腎臓病(CKD)で透析を防ぐには|腎機能を回復させる最新治療・再生医療の可能性
幹細胞治療は今の治療に取って代わるのか
結論から申し上げると、「取って代わる」ものではなく「組み合わせて使う」ものです。
幹細胞治療は、現時点では飲み薬やインスリン注射を中止して単独で行う治療ではありません。現在の治療を続けながら幹細胞治療を追加し、数値が改善してきたら段階的に薬を減らしていく──これが安全で合理的な方法です。
近年注目されているGLP-1受容体作動薬(血糖を下げるホルモンの働きを高める新しいタイプの薬。マンジャロなどが代表的です)との併用も研究が進んでいます。薬で急場の血糖コントロールを行いつつ、幹細胞治療で膵臓の機能回復を目指す「二段構え」が、今後の糖尿病治療の方向性の一つと考えられています。
▶ 糖尿病治療の最前線|話題の新薬「マンジャロ」から再生医療まで
よくある質問
幹細胞治療で糖尿病は完治しますか?
現時点で「完治」を確約できるデータはありません。しかし、34件の臨床試験を統合した大規模研究で、ヘモグロビンA1cの改善やインスリン注射を不要とする「寛解」(薬なしで血糖値が安定する状態)の達成率が約2.8倍に向上することが確認されています。「改善」や「寛解」を目指す治療として、科学的な裏付けは蓄積されています。
1型糖尿病にも効果は期待できますか?
臨床試験でインスリン使用量の低下やヘモグロビンA1cの改善が報告されています。特に発症直後で膵臓のβ細胞がまだ残っている段階での治療が、より効果的とされています。ただし、2型糖尿病に比べると研究の数はまだ少なく、今後のさらなる臨床試験の結果が待たれます。
メタアナリシスとは何ですか?どのくらい信頼できるのですか?
メタアナリシスとは、同じテーマで行われた複数の臨床試験の結果を統計学的にまとめて、「全体として効果があるのか」を大きな視点で分析する研究方法です。個々の試験よりも多くの患者さんのデータを含むため、一つの試験だけの結論よりも信頼性が高いとされ、医学界では「最もエビデンスレベルが高い研究」と位置づけられています。
副作用や体への悪影響はありますか?
ご自身の脂肪から採取した幹細胞を使うため、免疫の拒絶反応はほとんどありません。15年間のデータを統合した安全性研究でも、深刻な副作用の増加は確認されていません。脂肪を採取したお腹の軽い腫れや、点滴後の一時的なだるさが出ることがありますが、通常は数日で自然に治まります。
今飲んでいる薬やインスリン注射はどうなりますか?
幹細胞治療は現在の治療と併用して行います。治療後、定期的な血液検査で数値の改善が確認できてから、担当医と相談して段階的に薬を減らしていきます。自己判断で薬を中止することは低血糖などの危険がありますので、絶対にお控えください。
効果はどのくらいの期間で現れますか?
個人差がありますが、投与後3〜6ヶ月で血液検査の数値(ヘモグロビンA1cなど)に変化が見え始め、6〜12ヶ月で効果が安定する傾向が多くの研究で報告されています。即効性のある治療ではないため、焦らず定期検査で経過を確認していくことが大切です。
どのような人が幹細胞治療の良い候補になりますか?
薬だけでは十分な血糖コントロールができない方、薬の種類を減らしたい方、合併症の進行が心配な方などが検討の対象になります。一方、治療中の悪性腫瘍(がん)がある方や、重い感染症がある方は適応外となる場合があります。ご自身が候補になるかどうかは個別の判断が必要ですので、当院の専門ページからお気軽にご相談ください。
まとめ ── 今の科学でわかっていること、まだわかっていないこと
本記事では、糖尿病に対する幹細胞治療の科学的エビデンス(根拠となる研究データ)を、できるだけわかりやすくご紹介しました。現時点の結論を整理します。
科学的に確認されていること:
34件の臨床試験を統合した大規模研究で、幹細胞治療によるヘモグロビンA1cの改善、インスリン離脱率の約2.8倍の向上、膵臓のインスリン産生機能(Cペプチド値)の回復が確認されています。安全性についても、15年間のデータで深刻な副作用の増加は認められていません。ご自身の細胞を使う治療のほうが、他の方の細胞を使う治療よりも良い結果を示す傾向があります。
まだ十分にわかっていないこと:
5年後・10年後といった長期的な効果の持続性、最も効果的な投与の回数や量、どのような患者さんに最も効果が高いかの予測──これらは今後の研究で明らかにされる課題です。
結論として:糖尿病に対する幹細胞治療は、「期待の段階」を超えて「科学的な根拠が積み上がっている段階」に入っています。従来の治療で行き詰まりを感じている方にとって、検討する価値のある選択肢です。ただし、効果には個人差があり、すべての方に効果を保証するものではありません。
引用文献
Li Y, et al. A meta-analysis on application and prospect of cell therapy in the treatment of diabetes mellitus. Stem Cell Res Ther. 2025;16:249. https://doi.org/10.1186/s13287-025-04377-4
Mikłosz A, Chabowski A. Adipose-derived Mesenchymal Stem Cells Therapy as a new Treatment Option for Diabetes Mellitus. J Clin Endocrinol Metab. 2023;108:1889-1897. https://doi.org/10.1210/clinem/dgad142
Qi Y, et al. Applicability of adipose-derived mesenchymal stem cells in treatment of patients with type 2 diabetes. Stem Cell Res Ther. 2019;10:274. https://doi.org/10.1186/s13287-019-1362-2
Araujo DB, et al. Allogenic Adipose Tissue-Derived Stromal/Stem Cells and Vitamin D Supplementation in Patients With Recent-Onset Type 1 Diabetes Mellitus: A 3-Month Follow-Up Pilot Study. Front Immunol. 2020;11:993. https://doi.org/10.3389/fimmu.2020.00993
Yan P, et al. Progress and application of adipose-derived stem cells in the treatment of diabetes and its complications. Stem Cell Res Ther. 2024;15:3. https://doi.org/10.1186/s13287-023-03620-0
Si Z, et al. Adipose-derived stem cells: Sources, potency, and implications for regenerative therapies. Biomed Pharmacother. 2019;114:108765. https://doi.org/10.1016/j.biopha.2019.108765
Van Delen S, et al. A systematic review and meta-analysis of clinical trials assessing safety and efficacy of human extracellular vesicle-based therapy. J Extracell Vesicles. 2024;13:e12458. https://doi.org/10.1002/jev2.12458
最終更新日:2026.03.05





とは?老化を招く体内の焦げつき-150x84.png)






