「リハビリを続けているのに、手足の麻痺がなかなか改善しない」
「言葉がうまく出てこない状態が続いている」——。
脳梗塞や脳卒中を経験されたご本人やご家族から、こうしたお悩みを伺うことは少なくありません。
脳卒中は日本人の死因第3位であり、要介護の最大の原因疾患です。特に脳梗塞は脳卒中全体の約7割を占め、後遺症に苦しむ方は年間数十万人にのぼります。
従来の治療ではリハビリテーションが中心でしたが、近年、幹細胞を用いた再生医療が「脳の回復力そのものを高める」新たな選択肢として注目されています。
本記事では、アメリカ再生医療学会専門医である当院院長・若林雄一が、脳梗塞・脳卒中の基礎知識から最新の再生医療の可能性まで、わかりやすく解説します。
脳梗塞・脳卒中とは?|日本の患者数と後遺症の実態
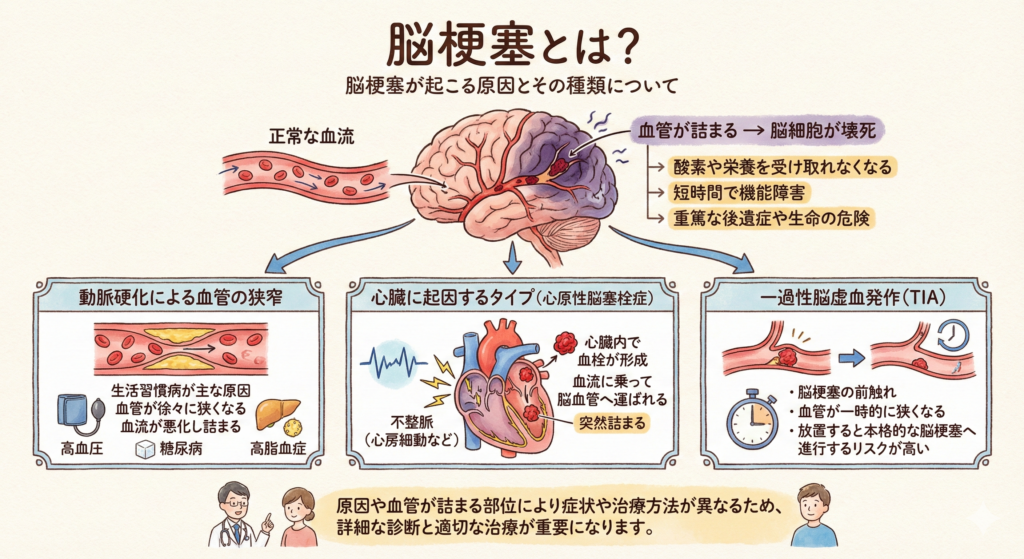
脳梗塞と脳卒中の違い
「脳梗塞」と「脳卒中」は混同されがちですが、正確には異なる概念です。脳卒中(ストローク)とは脳の血管に障害が起こる疾患の総称で、大きく以下の3つに分けられます。
脳梗塞:脳の血管が血栓(血のかたまり)で詰まり、その先の脳細胞に血液が届かなくなる状態です。脳卒中の約7割を占めます。
脳出血:脳内の血管が破れて出血し、周囲の脳組織を圧迫・損傷する状態です。高血圧が最大の原因とされています。
くも膜下出血:脳表面の動脈瘤が破裂し、くも膜の下に出血が広がる状態です。突然の激しい頭痛が特徴的です。
いずれも脳細胞がダメージを受ける点は共通しており、生命の危険や重い後遺症につながります。
日本における脳卒中の疫学データ
厚生労働省の統計によると、日本の脳卒中患者数は約118万人にのぼります。脳卒中は日本人の死因第3位であるだけでなく、要介護となった方の原因疾患としても第1位です。
日本脳卒中学会のデータでは、脳卒中を発症した方のうち約60%に何らかの後遺症が残ると報告されています。麻痺や言語障害により、仕事への復帰が困難になったり、日常生活で介助が必要になったりするケースも多く見られます。
脳梗塞の3つのタイプ
脳梗塞はその原因によって主に3つのタイプに分類されます。タイプごとに治療方針が異なるため、正確な診断が重要です。
| タイプ | 原因 | 特徴 |
| ラクナ梗塞 | 脳の細い血管が詰まる | 比較的軽症が多いが再発しやすい |
| アテローム血栓性脳梗塞 | 動脈硬化で太い血管が狭窄・閉塞 | 生活習慣病が主な原因。徐々に進行 |
| 心原性脳塞栓症 | 心房細動で心臓内にできた血栓が脳へ | 突然発症し重症化しやすい |
脳梗塞の初期症状と早期発見の重要性
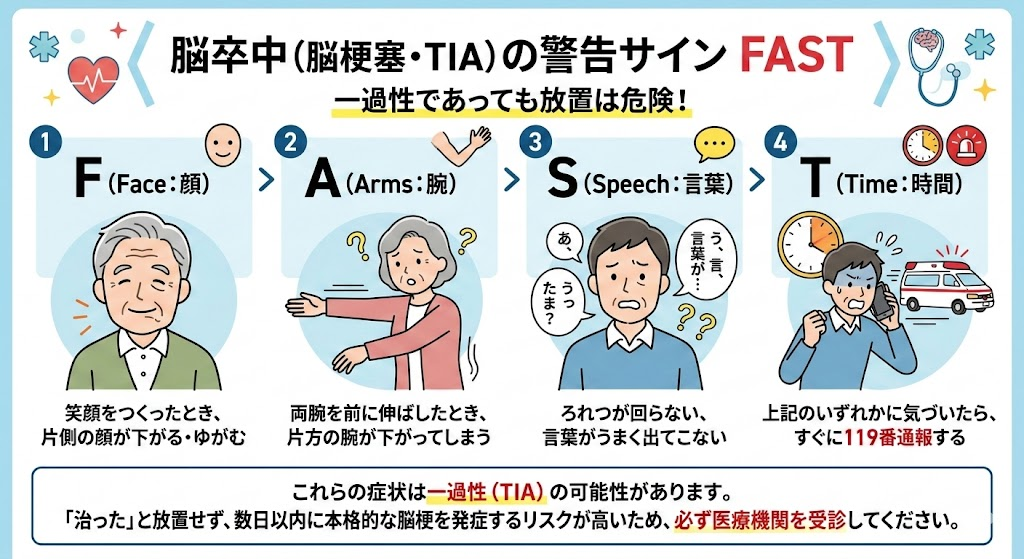
FAST診断法で見逃さない脳梗塞のサイン
脳梗塞の治療で最も重要なのは「時間」です。発症から治療開始までの時間が短いほど、脳のダメージを最小限に抑えることができます。
誰でも簡単にチェックできる方法として、世界的に推奨されているのが「FAST(ファスト)」診断法です。
F(Face:顔)…笑顔をつくったとき、片側の顔が下がる・ゆがむ
A(Arms:腕)…両腕を前に伸ばしたとき、片方の腕が下がってしまう
S(Speech:言葉)…ろれつが回らない、言葉がうまく出てこない
T(Time:時間)…上記のいずれかに気づいたら、すぐに119番通報する
これらの症状は一過性であっても脳梗塞の前兆(一過性脳虚血発作:TIA)の可能性があります。「しばらくしたら治った」と放置すると、数日以内に本格的な脳梗塞を発症するリスクが高いため、必ず医療機関を受診してください。
発症から治療開始までの「ゴールデンタイム」
脳梗塞の急性期治療には時間制限があります。血栓を溶かすt-PA(組織プラスミノーゲン活性化因子)療法は発症から4.5時間以内が適応条件です。また、カテーテルで血栓を直接回収する血管内治療は、条件によっては発症後24時間以内まで適応が拡大されています。
日本脳卒中学会のガイドライン(2025年版)でも、発症後48時間以内のリハビリテーション開始が推奨されており、「一刻も早い治療開始」が回復の鍵となります。
脳梗塞・脳卒中の後遺症とは?症状別に解説
脳梗塞・脳卒中の後遺症は、損傷を受けた脳の部位によってさまざまです。ここでは代表的な後遺症について解説します。
運動麻痺(片麻痺)
最も多い後遺症です。脳の片側が損傷を受けると、反対側の手足に麻痺が生じます(片麻痺)。箸が使えなくなる、歩行が困難になるなど、日常生活に大きな支障をきたします。
言語障害(失語症・構音障害)
左脳の言語野が損傷を受けると、言葉を理解したり話したりすることが難しくなります(失語症)。また、口や舌の動きが悪くなりろれつが回らなくなることもあります(構音障害)。
高次脳機能障害
記憶力や注意力の低下、判断力の衰え、感情のコントロールが難しくなるといった症状が現れます。外見からはわかりにくいため「見えない障害」とも呼ばれ、社会復帰を難しくする大きな要因です。
その他の後遺症
嚥下障害(飲み込みの困難)、排尿障害、感覚障害(しびれ・痛み)、視野障害、うつ症状なども脳卒中の後遺症として知られています。これらの症状が複合的に現れるケースも多く、ご本人だけでなくご家族の生活にも大きな影響を及ぼします。
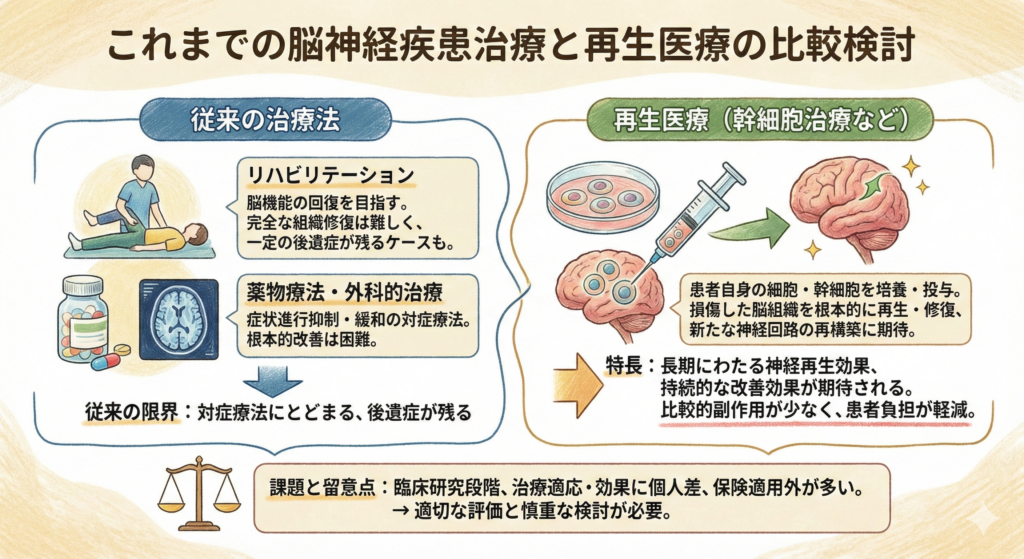
従来の脳梗塞後遺症治療と回復の限界
急性期治療(t-PA・血管内治療)
急性期治療は大きく進歩しました。t-PA療法や血管内治療(血栓回収術)により、発症直後であれば血流を再開通させ、脳のダメージを最小限に食い止めることが可能です。しかし、治療の時間制限があるため、すべての患者さんが恩恵を受けられるわけではありません。
リハビリテーションの効果と限界
急性期治療の後は、リハビリテーションが後遺症改善の主な手段となります。理学療法・作業療法・言語療法などを通じて、残った機能を最大限に引き出すことを目指します。
リハビリは後遺症の改善に不可欠ですが、一度死んでしまった脳の神経細胞そのものを再生させることはできません。そのため、発症から6ヶ月〜1年を過ぎると回復の速度が著しく低下し、「これ以上の改善は難しい」と言われるケースが少なくありません。
薬物療法の役割
抗血栓薬(血液をサラサラにする薬)や降圧薬は脳梗塞の再発予防に重要な役割を果たします。しかし、これらはあくまで「予防」のための薬であり、すでに生じた後遺症を改善する効果は期待できません。
\ 脳梗塞後遺症の再生医療についてもっと詳しく知りたい方へ /
当院では脳梗塞・脳卒中の後遺症に対する幹細胞治療のご相談を承っています。まずはお気軽にご予約・ご相談ください。お電話(06-6212-5960)またはLINEでもお問い合わせいただけます(無料)。
脳梗塞後遺症に再生医療(幹細胞治療)ができること
従来の治療では「損傷した脳細胞は再生しない」という前提がありました。しかし近年、幹細胞を用いた再生医療によって、脳の自己修復力を引き出す可能性が示されています。
幹細胞治療のメカニズム
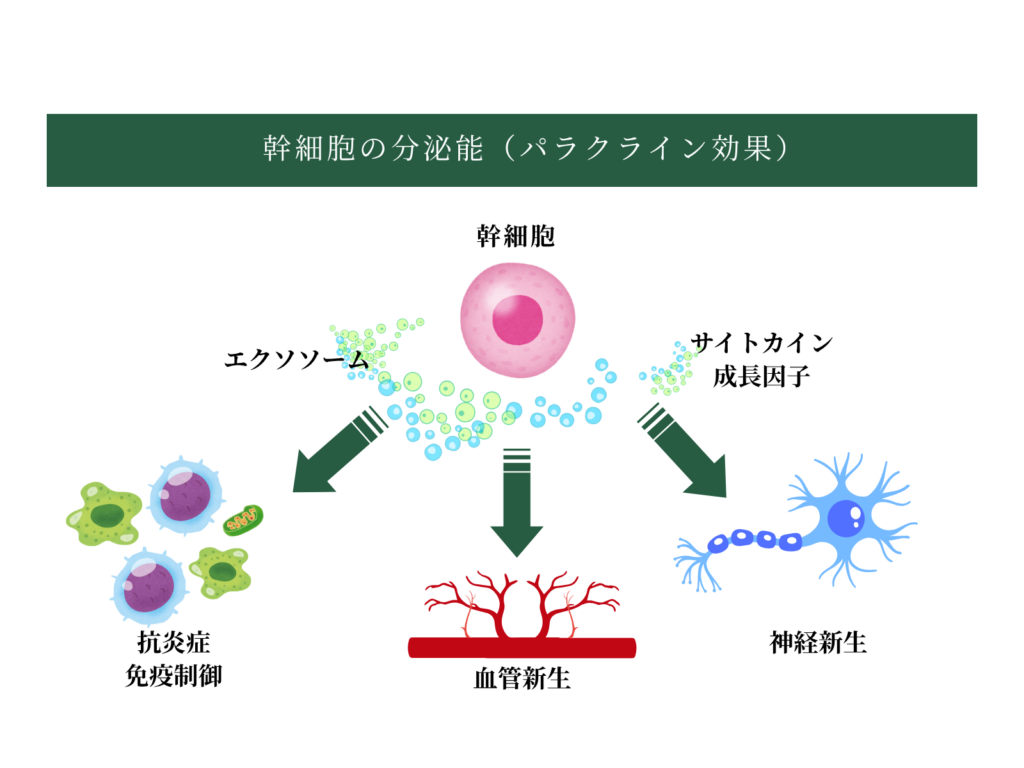
自己脂肪由来幹細胞(ADSC)を培養し、点滴で静脈内に投与すると、幹細胞は血流に乗って損傷部位に集積します。そこで幹細胞が発揮する主な作用は次の3つです。
パラクライン効果(栄養因子の分泌):幹細胞は神経栄養因子(BDNFやGDNFなど)や成長因子を豊富に分泌します。これらの物質が損傷した神経細胞を保護し、生き残った神経細胞の働きを活性化させます。
血管新生の促進:幹細胞が分泌するVEGFなどの因子が、脳の血管を新たに作り直すことを促します。血流が改善されることで、酸素と栄養が脳全体に行き渡りやすくなります。
抗炎症作用:脳梗塞後の脳内には慢性的な炎症が残っていることがあります。幹細胞はこの炎症を鎮め、脳が回復しやすい環境を整えます。
神経保護作用:幹細胞は損傷を受けた神経細胞の細胞死(アポトーシス)を抑制する因子を分泌します。これにより、まだ生きているものの弱っている神経細胞を守り、脳梗塞後に進行するダメージの拡大を食い止める働きがあります。
重要なのは、幹細胞が直接「新しい脳細胞に変わる」のではなく、周囲の環境を整えて脳自身の回復力を最大限に引き出すという点です。
幹細胞治療の注目される臨床エビデンス
脳卒中に対する幹細胞治療の有効性は、世界各国の研究で報告されています。
2024年に発表されたメタアナリシス(複数の臨床試験を統合分析する手法)では、脳卒中患者に対するMSC(間葉系幹細胞)治療の安全性が概ね良好であることが確認されました。運動機能の改善を示す報告も複数見られています。
日本国内の研究でも注目すべき成果が報告されています。日本の研究チームが実施した自己脂肪由来幹細胞の静脈投与試験では、慢性期の脳卒中患者21名(脳梗塞7名・脳出血14名)を対象に治療を行い、投与後早期に運動機能・感覚機能・認知機能の回復が認められました。特に、発症から6ヶ月以内に投与を受けた患者さんで、より顕著な回復が見られたと報告されています。
これらの研究はまだ規模が限られており、すべての患者さんに同じ効果が保証されるものではありません。しかし、従来「これ以上の回復は難しい」とされていた慢性期の脳卒中後遺症にも改善の可能性が示されたことは、大きな前進と言えます。
リハビリ×再生医療の相乗効果
再生医療の大きな特徴は、リハビリテーションとの相乗効果が期待できる点です。
幹細胞治療によって脳の修復環境が整った状態でリハビリを行うことで、新たに形成された神経回路がより強化されやすくなると考えられています。「再生医療が脳の修復力を高め、リハビリがその力を最大限に引き出す」——この組み合わせが、従来のリハビリ単独では超えられなかった回復の壁を突破する鍵になると期待されています。
なぜ脂肪由来幹細胞なのか
幹細胞には骨髄由来や臍帯由来などさまざまな種類がありますが、当院では自己脂肪由来幹細胞(ADSC)を使用しています。脂肪由来を選択する理由は以下の通りです。
採取時の負担が少ない:腹部からわずかな脂肪を採取するだけで済み、骨髄穿刺に比べて痛みや感染リスクが低い
自己細胞のため拒絶反応がない:ご自身の細胞を使うため、免疫拒絶のリスクが極めて低い
豊富な幹細胞が得られる:脂肪組織は骨髄に比べて幹細胞の含有量が多く、効率的に培養できる
抗炎症・神経保護因子の分泌能力:脂肪由来幹細胞はパラクライン効果が高く、神経栄養因子を豊富に分泌することが研究で示されている
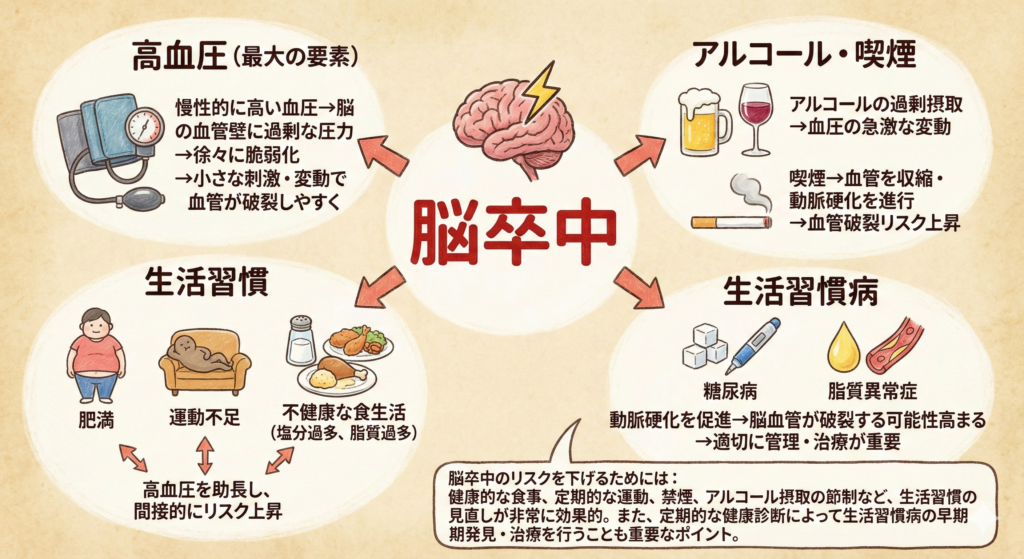
脳梗塞・脳卒中を再発させないための予防と生活習慣
脳卒中は再発率が高い疾患として知られています。再発を防ぐためには、日常生活の中での予防が極めて重要です。
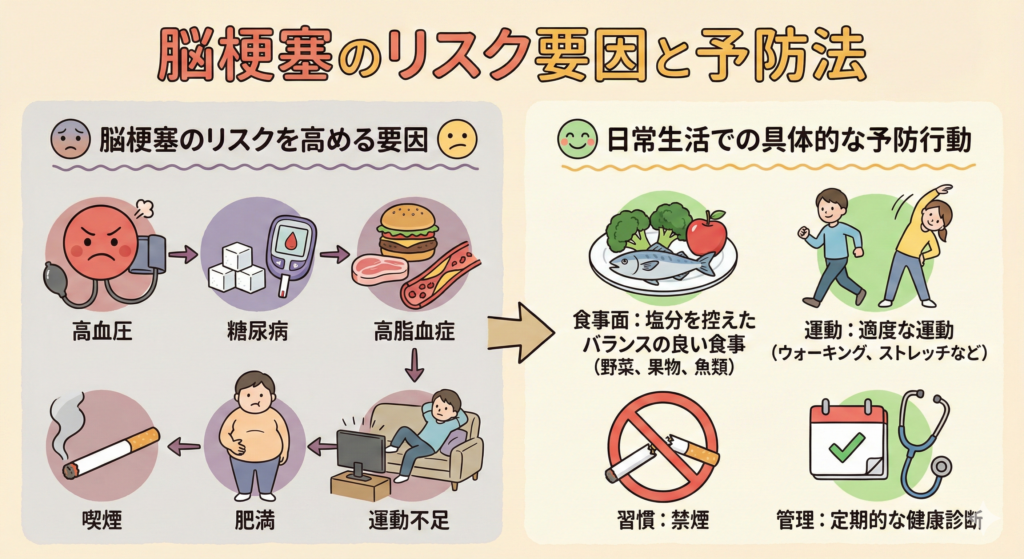
再発リスクを高める5つの要因
高血圧:脳卒中の最大のリスク要因です。収縮期血圧が10mmHg上がるごとに、脳卒中リスクが約20〜30%増加するとされています。
糖尿病:高血糖は血管の老化を加速させ、動脈硬化を進行させます。
脂質異常症:LDLコレステロール(悪玉コレステロール)が高いと、血管壁にプラーク(脂肪のかたまり)が蓄積しやすくなります。
心房細動:不整脈の一種で、心臓内に血栓ができやすくなり、それが脳に飛んで脳梗塞を引き起こします。
喫煙:血管を収縮させ動脈硬化を促進するため、脳卒中リスクを約2倍に高めます。
食事・運動・禁煙の具体的な指針
再発予防の基本は生活習慣の見直しです。以下のポイントを日常に取り入れることをおすすめします。
食事:塩分は1日6g未満を目標に。野菜・魚・大豆製品を中心としたバランスの良い食事を心がけましょう。過度な飲酒は控えてください。
運動:ウォーキングや軽い体操など、週3回以上・1回30分程度の有酸素運動が推奨されています。ただし、後遺症がある方は主治医と相談のうえ、無理のない範囲で行ってください。
禁煙:禁煙は脳卒中リスクを大幅に低下させる最も効果的な生活改善です。禁煙外来の利用も検討してください。
服薬管理:処方された降圧薬や抗血栓薬は自己判断で中止せず、主治医の指示のもと確実に服用しましょう。
当院では、動脈硬化の進行予防として幹細胞治療の応用も研究しています。詳しくは「下肢の動脈硬化と脂肪幹細胞治療」もご参照ください。
脳梗塞・脳卒中の再生医療を検討する際のポイント
クリニック選びで確認すべきこと
再生医療は自由診療であるため、クリニック選びが極めて重要です。以下のポイントを必ず確認してください。
厚生労働省への届出:再生医療等安全性確保法に基づき、治療計画が厚生労働省に届出・受理されているか
専門医の在籍:再生医療に関する専門資格を持つ医師が治療に携わっているか
細胞加工施設(CPC)の品質管理:幹細胞の培養が厳格な無菌管理体制のもとで行われているか
治療実績と安全性データ:過去の治療実績や安全性に関するデータを公開・説明しているか
再生医療のクリニック選びについてさらに詳しく知りたい方は、「幹細胞治療の病院選び方」も参考にしてください。
治療の流れ
当院における脳卒中後遺症に対する幹細胞治療の一般的な流れは次の通りです。
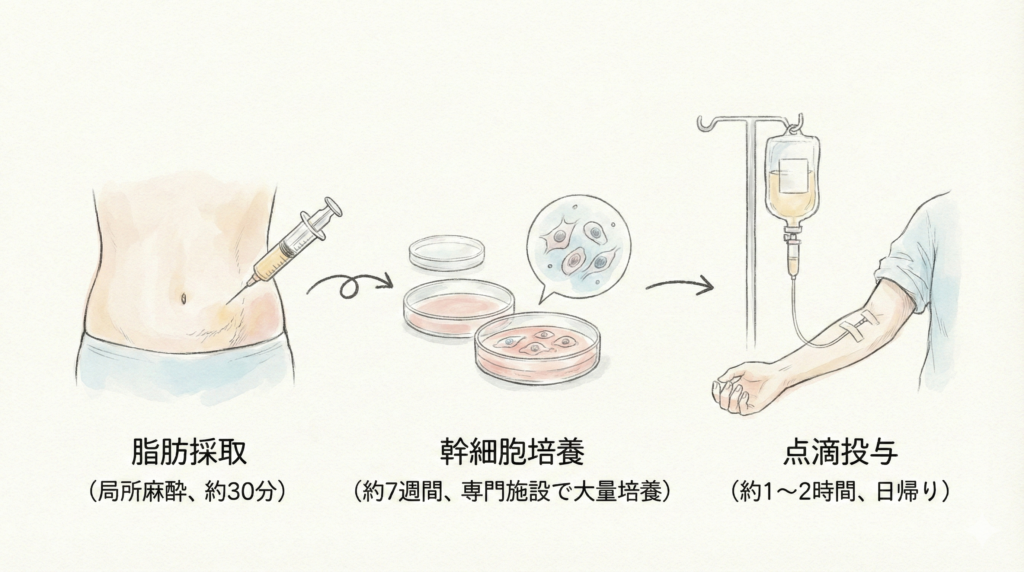
STEP 1:カウンセリング…現在の症状やこれまでの治療歴を詳しくお伺いし、再生医療の適応があるかを判断します。
STEP 2:脂肪採取…腹部から少量(米粒大程度)の脂肪を採取します。局所麻酔で行うため入院の必要はありません。
STEP 3:幹細胞培養…提携の細胞加工施設(CPC)で約4〜6週間かけて幹細胞を培養します。品質保証書を発行します。
STEP 4:点滴投与…培養した幹細胞を点滴で静脈投与します。所要時間は約1〜2時間です。
STEP 5:経過観察…投与後、定期的に経過観察を行い、効果の確認やリハビリの指導を行います。
費用と保険の考え方
脳卒中に対する幹細胞治療は現時点では保険適用外の自由診療です。費用は使用する細胞の量や治療回数によって異なります。詳細な費用については、カウンセリング時に個別にご説明しています。
将来的には、より大規模な臨床試験の結果を経て保険診療化される可能性もありますが、現時点では患者さんご自身の費用負担による先進的治療という位置づけです。
よくあるご質問(FAQ)
脳梗塞の後遺症は完全に治りますか?
後遺症の回復には個人差があり、すべての方が完全に元の状態に戻ることを保証するものではありません。ただし、幹細胞治療とリハビリの組み合わせにより、従来よりも高い回復が得られる可能性が報告されています。治療によってどの程度の改善が見込めるかは、カウンセリングで個別に評価いたします。
発症からどれくらい経っていても再生医療を受けられますか?
発症からの期間に厳密な制限はありません。日本の研究では、発症から6ヶ月以内の投与でより顕著な回復が見られたという報告がありますが、慢性期(発症から数年経過)の患者さんでも改善が認められたケースがあります。まずはお気軽にご相談ください。
幹細胞治療の安全性は?副作用はありますか?
自己脂肪由来幹細胞を使用するため、免疫拒絶反応のリスクは極めて低いです。これまでの臨床研究で重篤な副作用は報告されていません。脂肪採取部の一時的な痛みや、投与後の微熱・倦怠感が一過性に現れることがありますが、通常は数日以内に改善します。
治療費用はどれくらいかかりますか?
自由診療のため、費用は治療内容(細胞数・投与回数)によって異なります。詳細は個別にご案内しておりますので、カウンセリング時にお気軽にお尋ねください。
治療後にリハビリは必要ですか?
はい、リハビリとの併用を強くおすすめしています。幹細胞治療で脳の修復環境が整った状態でリハビリを行うことで、相乗効果が期待できます。治療後のリハビリプランについてもアドバイスいたします。
脳出血の後遺症にも再生医療は有効ですか?
はい、脳出血の後遺症に対しても幹細胞治療の有効性が報告されています。幹細胞の神経保護・抗炎症作用は、脳梗塞だけでなく脳出血による損傷にも有益に働く可能性があります。詳しくは個別にご相談ください。
セルグランクリニックの脳卒中再生医療
セルグランクリニック(CELL GRAND CLINIC)は、大阪・心斎橋に位置する再生医療専門クリニックです。
当院院長の若林雄一は、アメリカ再生医療学会専門医・日本抗加齢学会専門医の資格を有し、神戸大学医学部卒業後、同大学院で医学博士号を取得。米国国立衛生研究所(NIH)での研究経験を経て、現在は3,000件以上の幹細胞治療に携わっています。国際誌への論文発表やPfizer社との共同研究経験など、研究と臨床の両面で豊富な実績があります。
当院では脳梗塞の原因である動脈硬化関連疾患に対して、厚生労働省に届出・受理された再生医療等提供計画に基づき、安全性が確保された幹細胞治療を提供しています。提携の細胞加工施設(CPC)は厳格な無菌管理体制のもと運営され、品質保証書を発行しています。

脳梗塞・脳卒中の後遺症でお悩みの方は、まずはカウンセリングで現在の状況をお聞かせください。あなたにとって最善の治療の選択肢を、一緒に考えてまいります。
動脈硬化に対する幹細胞治療についての基礎知識は、動脈硬化の治療|幹細胞で血管を再生する再生医療【大阪】にてわかりやすくまとめています。
その他の脳神経疾患に対する再生医療の可能性については、「アルツハイマー病への最新治療」や「パーキンソン病への最新治療」もご参照いただけます。
再生医療全般についての基礎知識は、「再生医療とは?幹細胞治療の効果・メリット・デメリットを徹底解説」にてわかりやすくまとめています。
\ まずはお気軽にご相談ください /
お電話でのお問い合わせ:06-6212-5960(対応時間:10:00-19:00)
LINEでのお問い合わせはこちら(無料)
引用文献
Hovhannisyan A, et al. A review and meta-analysis of stem cell therapies in stroke patients: effectiveness and safety evaluation. Neurological Sciences. 2024;45:65-74. https://doi.org/10.1007/s10072-023-07032-z
Ichihashi Y, et al. Therapeutic Effect of Intravenously Administered Autologous Adipose-Derived Stem Cells on Chronic Stage Stroke Patients. Int J Stem Cell Res Ther. 2020;7:070. https://doi.org/10.23937/2469-570X/1410070
Levy ML, et al. Phase I/II Study of Safety and Preliminary Efficacy of Intravenous Allogeneic Mesenchymal Stem Cells in Chronic Stroke. Stroke. 2019;50(10):2835-2841. https://doi.org/10.1161/STROKEAHA.119.026318
Si Z, et al. Adipose-derived stem cells: Sources, potency, and implications for regenerative therapies. Biomedicine & Pharmacotherapy. 2019;114:108765. https://doi.org/10.1016/j.biopha.2019.108765
Wu Y, et al. Advanced Progress in the Role of Adipose-Derived Mesenchymal Stromal/Stem Cells in the Application of Central Nervous System Disorders. Pharmaceutics. 2023;15:2637. https://doi.org/10.3390/pharmaceutics15112637
Van Delen S, et al. A systematic review and meta-analysis of clinical trials assessing safety and efficacy of human extracellular vesicle-based therapy. J Extracell Vesicles. 2024;13:e12458. https://doi.org/10.1002/jev2.12458
Skrypnyk R. Current progress and limitations of research regarding the therapeutic use of adipose-derived stem cells: literature review. J Umm Al-Qura Univ Appl Sci. 2024;11:63-75. https://doi.org/10.1007/s43994-024-00147-9
最終更新日:2026.04.16





とは?老化を招く体内の焦げつき-150x84.png)






