- はじめに:多発性硬化症に悩む方へ
- 多発性硬化症(MS)とは? ─ 病態と症状の基礎知識
- 多発性硬化症の種類
従来治療の限界 ─ なぜ新しい治療法が求められるのか- 脂肪から採取する幹細胞治療とは?
- なぜ「脂肪から採る」のがいいのか?
- 幹細胞治療の多発性硬化症に対する3つの作用メカニズム
- 臨床エビデンス ─ 世界の最新研究が示す有効性と安全性
- 従来治療と脂肪由来幹細胞治療の比較
- セルグランクリニックにおける幹細胞治療の流れ
- セルグランクリニックが選ばれる理由
- 安全性について ─ 幹細胞治療は安全なのか?
- 「幹細胞治療はまだ研究段階では?」という声について
- よくあるご質問(Q&A)
- おわりに ── 再生医療が拓く多発性硬化症の新しい未来
- 参考文献
はじめに:多発性硬化症に悩む方へ
「朝起きた時、手足にしびれが走り、視界がぼやける――昨日まで当たり前にできていたことが、今日はできなくなっているかもしれない」。多発性硬化症(Multiple Sclerosis:MS)と診断された方の多くが、このような不安と日々向き合っています。
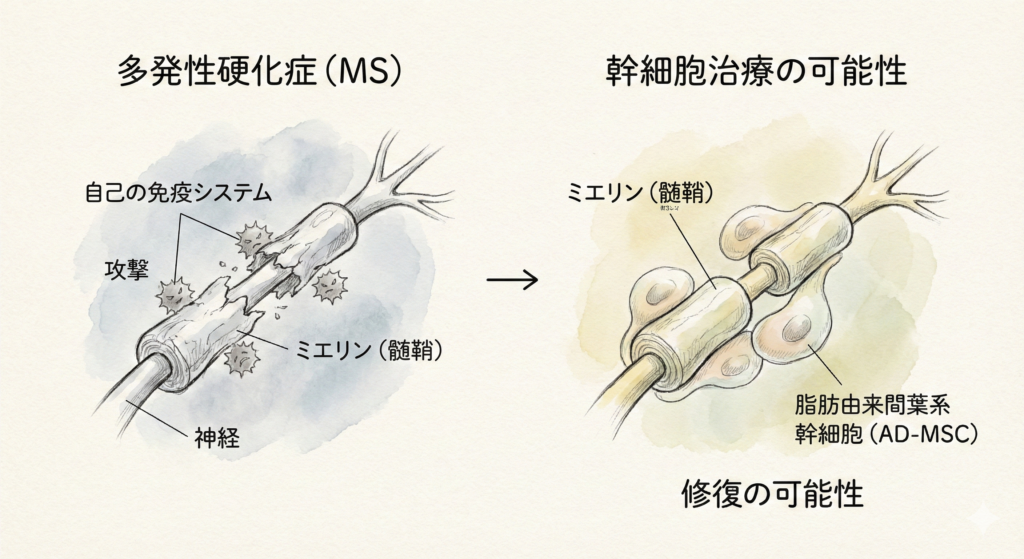
多発性硬化症は、自己の免疫システムが誤って脳や脊髄の神経を覆うミエリン(髄鞘)を攻撃する自己免疫疾患です。日本では約2万人、世界では約280万人が罹患しており、20〜40代の若い世代に好発します。現在の標準治療は再発を抑制する疾患修飾薬(DMD)が中心ですが、壊れた神経やミエリンを修復することはできず、多くの患者さまが進行する障害と向き合わなければなりません。
そうした中で今、世界的に注目を集めているのが、「ご自身の脂肪から採取した幹細胞」を使った再生医療です。この幹細胞治療は、従来の治療にはない「傷ついた神経を修復する」可能性を持つ、まったく新しいアプローチです。
このコラムでは、「多発性硬化症とはどんな病気なのか」という基本的なことから、「幹細胞治療で何がどう変わるのか」「世界の最新研究ではどんな結果が出ているのか」まで、難しい専門用語をできるだけ使わずにわかりやすくお伝えします。
多発性硬化症(MS)とは? ─ 病態と症状の基礎知識
多発性硬化症の病態メカニズム
私たちの身体には、脳から手足の先まで「神経」という電線のようなネットワークが張り巡らされています。この神経の線は、電線のビニールカバーのように「髄鞘(ずいしょう)」という薄い膜で覆われています。この膜があることで、脳からの指令が素早く正確に身体中に伝わるのです。
多発性硬化症は、本来なら外敵から身を守るはずの「免疫」が、誤ってこの神経の被覆を攻撃してしまう病気です。髄鞘は電線の被覆のような役割を果たし、神経信号を高速かつ正確に伝達する機能を担っています。髄鞘が損傷すると、脳からの指令が手足や臓器に正しく伝わらなくなり、さまざまな神経症状が現れます。さらに、繰り返す炎症は最終的に神経そのものを傷害し、不可逆的な障害につながります。
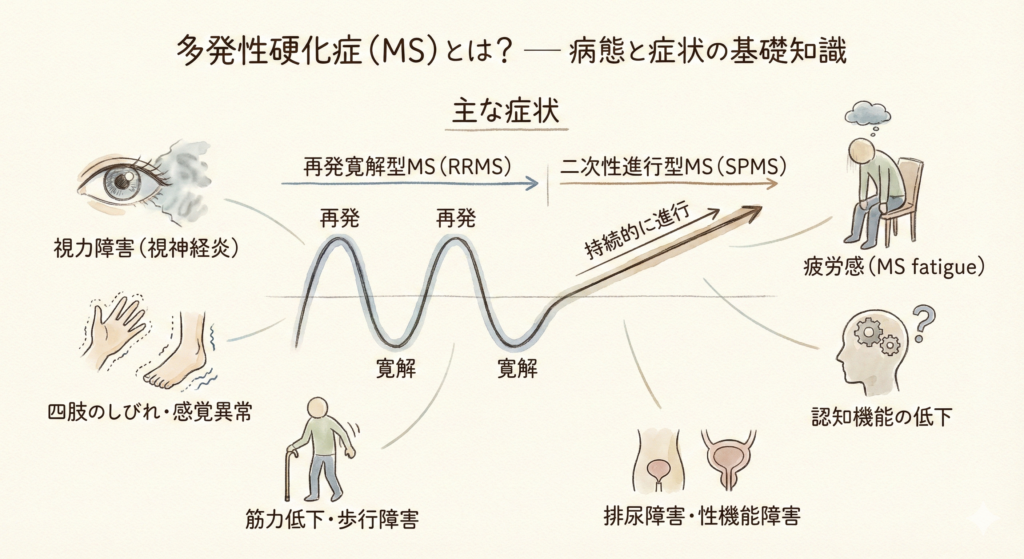
多発性硬化症の主な症状
症状は、神経のどの部分が攻撃されるかによって異なりますが、代表的なものとして以下があります。
・視力が急に落ちる(視神経の炎症)
・手足がしびれる・感覚がおかしくなる
・足に力が入りにくくなり歩きにくくなる
・常に強い疲労感がある
・集中力や記憶力が落ちる
・トイレが近くなる・コントロールしにくくなる
これらの症状は再発と寛解を繰り返しながら(再発寛解型MS:RRMS)、やがて持続的に進行する段階(二次性進行型MS:SPMS)へと移行する場合があります。
多発性硬化症の種類
| タイプ | 特徴 | 割合 |
| 再発寛解型 | 症状が悪くなる時期(再発)と落ち着く時期(寛解)を繰り返す。最も多いタイプ。 | 全体の約85% |
| 二次性進行型 | 再発寛解型から移行し、はっきりした再発がなくても少しずつ障害が進む。 | 10〜15年で多くが移行 |
| 一次性進行型 | 発症した時から徐々に進行していく。はっきりした再発を伴わない。 | 全体の約10〜15% |
従来治療の限界 ─ なぜ新しい治療法が求められるのか
現在の多発性硬化症治療の柱は、インターフェロンβ製剤、フィンゴリモド、ナタリズマブ、オクレリズマブなどの疾患修飾薬(DMD)です。これらの薬剤は免疫系の過剰反応を抑え、再発頻度を減少させることに一定の効果を示します。
しかし、これらの従来治療には以下のような本質的な限界があります:
まず、傷ついた神経を修復できないという点です。今のお薬は免疫の攻撃を抑えることはできますが、すでに壊れてしまった神経の被覆を元に戻すことはできません。つまり、病気の進行を「遅らせる」ことはできても、失われた機能を「取り戻す」ことは難しいのです。
次に、進行していくタイプには効きにくいという点です。再発寛解型から二次性進行型に移行した方や、一次性進行型の方に対して使えるお薬は非常に限られています。進行する障害に対して「打つ手がない」と感じている方も多いのが現実です。
さらに、長期的な副作用のリスクもあります。免疫を抑えるお薬を長く使い続けることで、感染症にかかりやすくなったり、まれに重い副作用が起こることもあり、治療の継続が難しくなる方もいらっしゃいます。
こうした限界があるからこそ、「傷ついた神経を修復しながら、免疫のバランスも整える」という新しいアプローチ、つまり再生医療による幹細胞治療が世界的に注目を集めているのです。
脂肪から採取する幹細胞治療とは?
幹細胞とは?
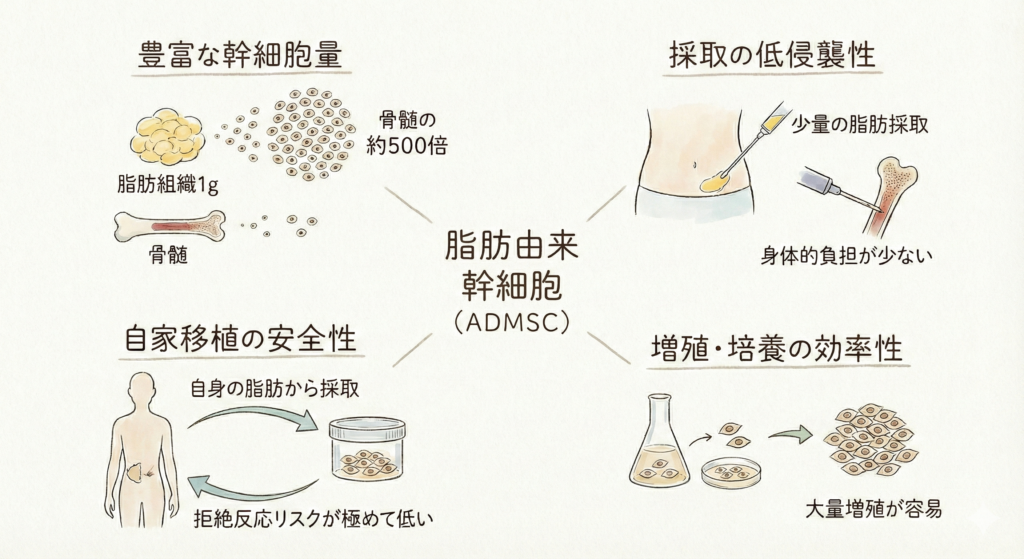
「幹細胞」とは、身体の中にある「修復の元」となる細胞のことです。傷ついた組織を修復したり、新しい細胞に変化したりする特別な力を持っています。幹細胞は骨髄、脂肪、へその緒など、身体のさまざまな場所に存在していますが、中でも脂肪組織にはとても多くの幹細胞が含まれています。
なぜ「脂肪から採る」のがいいのか?
幹細胞にはいくつかの採取源がありますが、脂肪組織から採取する方法には以下のような大きなメリットがあります。
幹細胞の数が圧倒的に多い:脂肪1グラムに含まれる幹細胞の数は、骨髄の約500倍。十分な量の幹細胞を安定して確保できます。
身体への負担が小さい:お腹などから少量の脂肪を局所麻酔で採取するだけ。骨髄から採る方法と比べて、痛みや身体的負担がはるかに少なくて済みます。
ご自身の細胞だから安全:他人の細胞を使う場合と違い、自分の身体から採った細胞を使うため、拒絶反応が起きるリスクが極めて低いのが特長です。
十分な量まで増やせる:採取した幹細胞は、専門の培養施設で4〜7週間かけて1億〜2億個まで増殖させます。大量の幹細胞を投与できることで、より高い効果が期待できます。
▼幹細胞治療について詳しく知りたい方はこちらをご覧ください。
幹細胞治療の多発性硬化症に対する3つの作用メカニズム
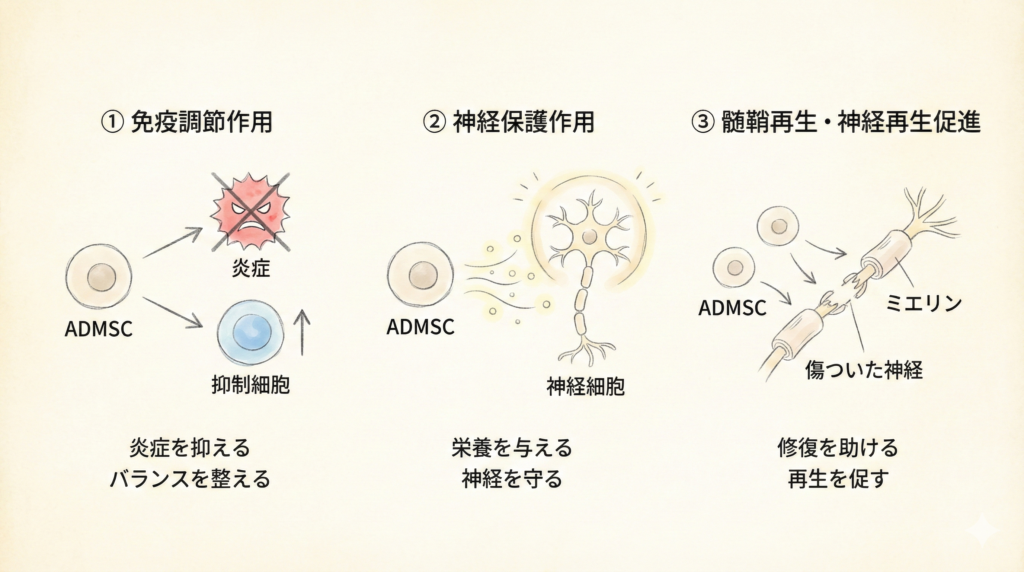
① 暴走した免疫を落ち着かせる(免疫調節作用)
多発性硬化症の根本的な原因は、免疫が自分の神経を誤って攻撃してしまうことです。脂肪由来の幹細胞には、この暴走した免疫を落ち着かせ、正常なバランスに戻す力があります。具体的には、攻撃的な免疫細胞の活動を抑え、免疫を調整する細胞の働きを活性化することで、神経への攻撃を鎮めます。
② 傷ついた神経を守る(神経保護作用)
幹細胞は、神経細胞を守るためのさまざまな「栄養因子」を分泌します。これらの栄養因子は、ダメージを受けた神経細胞が死んでしまうのを防ぎ、生き延びるためのサポートをします。脂肪由来幹細胞が神経を保護する複数の仕組みを持つことが確認されています。
③ 壊れた神経の被覆を修復する(再生促進作用)
これまでのお薬ではできなかった「壊れた髄鞘(神経の被覆)を修復する」作用が、幹細胞治療の最大の特長です。幹細胞は傷ついた部位に集まり、神経の被覆を作り直す細胞の成長を促します。幹細胞の投与後に神経の被覆が再生し、運動機能が改善したことが確認されています。
臨床エビデンス ─ 世界の最新研究が示す有効性と安全性
脂肪由来幹細胞によるMS治療の有効性は、複数の臨床試験および系統的レビューによって裏付けられています。以下に代表的なエビデンスをご紹介します。
アメリカの最新試験(2024年結果発表)─ 最も注目されるエビデンス
アメリカのHope Biosciences社が実施し、2024年10月に結果が発表された試験です。再発寛解型の患者さん24名(治療群12名・偽薬群12名)を対象とした二重盲検試験で、自分の脂肪から採取した幹細胞2億個の点滴投与を6回(合計12億個)行いました。患者さんも医師も、どちらを投与されたか分からない厳密な方法で行われています。
結果:治療群では、生活の質を測るスコア(身体面)がベースラインから大幅に改善し(p<0.0001)、偽薬群(p=0.49、有意差なし)との間に統計的に明確な差が確認されました(群間差 p=0.0002、効果量1.23)。精神面でも有意な改善が認められています(群間差 p=0.016、効果量0.85)。治療は安全で忍容性も良好でした。
世界中の研究をまとめたメタ解析(2023年)
結果:Islamらが実施したこのメタ解析では、幹細胞治療を受けた多発性硬化症の患者さん全体のうち、約40%に改善が見られ、約33%が安定を維持しました。重い副作用の報告は極めて少なく、軽度の頭痛や発熱が主な副作用でした。
従来治療と脂肪由来幹細胞治療の比較
| 比較項目 | 従来のお薬 | 脂肪由来の幹細胞治療 |
| 治療のしくみ | 免疫の攻撃を抑えて再発を防ぐ | 免疫を整える+神経を守る+被覆を修復する |
| 神経の修復 | できない | 傷ついた神経の被覆を修復できる可能性あり |
| 進行型への効果 | 使えるお薬が非常に少ない | 臨床試験で進行の停止・改善の報告あり |
| 投与方法 | 注射やお薬(生涯にわたり継続が必要) | 点滴(複数回投与で効果維持の可能性) |
| 副作用 | 感染症リスク増、まれに重い副作用も | 複数の臨床試験で重い副作用の報告なし |
| 保険適用 | 保険適用あり | 自由診療(保険適用外) |
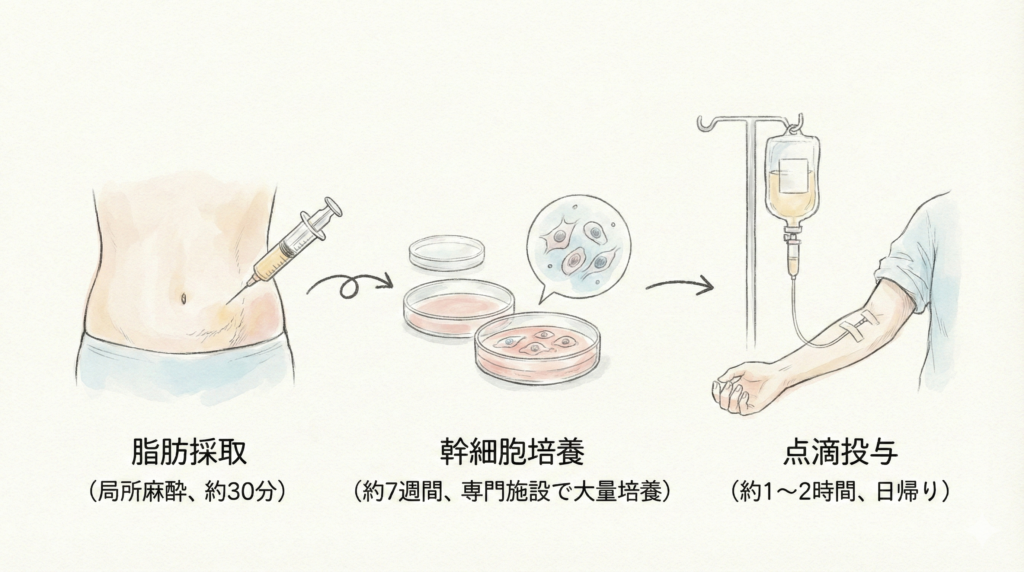
セルグランクリニックにおける幹細胞治療の流れ
「幹細胞治療」と聞くと、大がかりな治療を想像される方もいらっしゃるかもしれません。しかし実際は、入院の必要もなく、日帰りで受けられる治療です。ここでは、セルグランクリニックでの具体的な流れをご紹介します。
STEP 1:カウンセリング・診察
まずは専門の医師が、現在の症状やこれまでの治療歴、日常生活での困りごとなどを丁寧にお聞きします。MRIの画像や検査データをお持ちの方はご持参ください。幹細胞治療があなたに合っているかどうか、期待できることとリスクについて、わかりやすくご説明します。
STEP 2:脂肪組織の採取
お腹まわりなどから、局所麻酔のもと少量(約10mL程度)の脂肪を採取します。所要時間は約30分程度。傷はとても小さく、日帰りで行えます。身体への負担はごくわずかです。
STEP 3:幹細胞の培養
採取した脂肪から幹細胞を取り出し、厚生労働省の認可を受けた専門の培養施設で約7週間かけてじっくり増やしていきます。当クリニックでは、製薬工場と同じレベルの品質管理のもと、1億〜2億個という大量の幹細胞を確保。これは一般的なクリニックの数倍にあたる圧倒的な投与量です。
STEP 4:点滴による投与
培養した幹細胞を、点滴で血管内に投与します。所要時間は約1〜2時間で、投与中は体調の変化がないかを常にモニタリングしています。入院の必要はありません。患者さまの状態に合わせて、複数回の投与を行う場合もあります。
STEP 5:経過観察とフォローアップ
投与後は定期的に経過を観察し、症状の変化やMRI画像での確認を行います。効果の現れ方には個人差がありますが、一般的には投与後1〜3か月程度で変化を感じ始める方が多いです。
セルグランクリニックが選ばれる理由
厚生労働省に認められた治療体制
日本は世界に先駆けて「再生医療等安全性確保法」を整備した国です。セルグランクリニックはこの法律に基づき、厚生労働省に再生医療の提供計画を提出し、認定を受けています。国の厳格な基準を満たした医療機関だからこそ、安心して治療を受けていただけます。
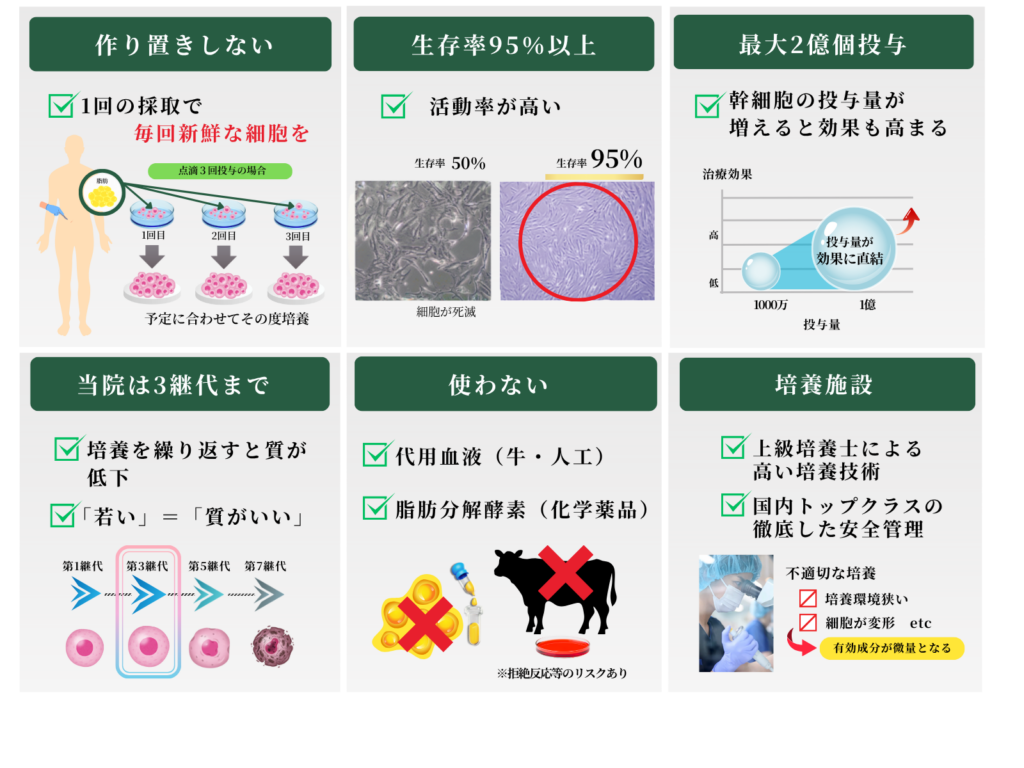
圧倒的な細胞数と品質管理
当クリニックでは、厚生労働省認可の細胞培養施設と提携し、製薬レベルの品質管理のもとで幹細胞を培養しています。1回の治療で1億〜2億個の幹細胞を投与。一般的なクリニックの数千万個と比べて、圧倒的な量と質を誇ります。細胞の生存率・純度・無菌性を厳密に検査し、基準を満たしたものだけを使用しています。
アメリカ再生医療学会専門医による一貫したサポート
再生医療に精通した医師が、最初のカウンセリングから治療後のフォローアップまで一貫して担当します。多発性硬化症の病態を深く理解した上で、お一人おひとりに合った治療計画をご提案いたします。
大阪というアクセスの良さと完全個室
大阪市内に位置する当クリニックは、新幹線・関西国際空港からのアクセスが良好です。日本全国はもちろん、海外からの患者さまにもご来院いただきやすい環境です。英語でのカウンセリングにも対応しています。
▼セルグランクリニックの幹細胞の品質を詳しく知りたい方はこちらをご覧ください。
安全性について ─ 幹細胞治療は安全なのか?
新しい治療法に対して「安全なの?」と心配されるのは当然のことです。結論からお伝えすると、脂肪由来の幹細胞治療の安全性は、世界中の複数の臨床試験で確認されていおり、正しく幹細胞治療を受けた方に重い副作用は報告されていません。
報告されている軽い副作用としては、脂肪を採取した部分の一時的な腫れや痛み、投与後の軽い発熱や倦怠感などがありますが、いずれも数日以内に自然に回復するものです。
また、世界中の研究を集めた総合分析でも、重い副作用(肺塞栓やアナフィラキシーショック)や腫瘍ができたという報告はなく、長期的な安全性についても前向きなデータが得られています。
ただし、すべての医療行為にはリスクが伴います。治療を検討される際は、必ず専門医にご相談いただき、あなたの状態に合ったリスクと効果のバランスを十分にご確認ください。
「幹細胞治療はまだ研究段階では?」という声について
多発性硬化症に対する幹細胞治療について、「まだ研究段階であり、標準治療として確立されていない」という指摘は確かにあります。この点は正直にお伝えすべきことです。
現時点で幹細胞治療は保険適用の治療ではなく、大規模な第3相試験(数百〜数千人規模の最終段階の試験)の結果は今後の発表を待つ段階です。また、どのくらいの量をどのタイミングで投与するのが最も効果的かについても、まだ研究が続いています。
しかし一方で、以下の事実も重要です。すでに複数の臨床試験で有効性と安全性が確認されていること、7割以上の患者さんで改善または安定が得られているメタ解析のデータがあること、そして従来のお薬にはない「神経を修復する」という独自のアプローチを持っていること。これらの事実は、幹細胞治療が単なる「実験的治療」の段階を超え、臨床的に意味のある成果を示し始めていることを示しています。
特に、現在のお薬で十分な効果が得られていない方、進行型に移行して治療の選択肢が限られている方にとっては、検討する価値のある選択肢と言えるでしょう。
よくあるご質問(Q&A)
多発性硬化症に対する幹細胞治療は、どのような方が対象ですか?
再発寛解型MS(RRMS)および二次性進行型MS(SPMS)の方が主な対象です。特に、従来の薬物療法で十分な効果が得られない方、疾患活動性が高い方、進行性の障害に悩まれている方にご検討いただけます。一次性進行型MS(PPMS)の方も、状態によっては治療の適応となる場合がありますので、まずはご相談ください。
幹細胞治療による痛みや副作用はありますか?
脂肪採取は局所麻酔下で行うため、採取中の痛みはほとんどありません。術後に採取部位の軽い痛みや腫れが生じることがありますが、数日で回復します。幹細胞の点滴投与時に軽い発熱や倦怠感が出ることがありますが、いずれも一過性です。これまでの臨床試験で重篤な副作用は報告されていません。
幹細胞治療の効果はどのくらいで実感できますか?
個人差がありますが、一般的に投与後1〜3か月程度で変化を感じ始める方が多いです。効果を持続させるため、複数回の投与が推奨される場合があります。
現在の薬物治療と併用できますか?
はい、原則として現在の疾患修飾薬(DMD)との併用は可能です。ただし、使用中のお薬によっては調整が必要な場合もありますので、現在の治療内容を詳しくお聞かせください。担当医が最適な治療計画をご提案します。
治療費用はどのくらいですか?
脂肪由来幹細胞治療は自由診療(保険適用外)となります。費用は治療内容や投与回数によって異なりますので、詳細は無料カウンセリング時にご説明いたします。まずはお気軽にお問い合わせください。
入院は必要ですか?
脂肪採取・幹細胞投与ともに日帰りで行えます。入院の必要はありません。ただし、遠方からお越しの方は、投与当日は近隣のホテルでお休みいただくことをお勧めする場合があります。
日本の再生医療の法的枠組みについて教えてください。
日本は2014年に「再生医療等安全性確保法」を施行し、世界に先駆けて再生医療の提供体制を法的に整備しました。この法律に基づき、再生医療を提供する医療機関は厚生労働省に計画書を提出し、認定再生医療等委員会の審査を受ける必要があります。セルグランクリニックはこの法律に基づいた認定を受けた医療機関です
海外からの患者も治療を受けられますか?
はい、海外からの患者さまも治療をお受けいただけます。英語でのカウンセリング・対応が可能です。治療スケジュールは通常、初回来院(カウンセリング+脂肪採取)と投与来院(約4〜6週間後)の最低2回の来日が必要です。詳細はお問い合わせください。
幹細胞治療で多発性硬化症は「完治」しますか?
現時点では、幹細胞治療を含むいかなる治療法も多発性硬化症の完治を保証するものではありません。しかし、臨床試験のエビデンスからは、症状の改善、進行の抑制、QOL(生活の質)の向上が期待できることが示されています。継続的な研究と治療の進歩により、将来的にはさらなる治療成績の向上が期待されます。
細胞の品質はどのように管理されていますか?
当クリニックでは、厚生労働省の認可を受けた細胞培養施設(CPC)にて、GMP基準に準拠した品質管理のもとで幹細胞を培養しています。細胞の生存率、純度、無菌性の検査を厳密に行い、高品質な幹細胞のみを使用しています。
おわりに ── 再生医療が拓く多発性硬化症の新しい未来
多発性硬化症は、長年にわたり「進行を遅らせることしかできない」とされてきた病気です。しかし今、再生医療の進歩によって、「傷ついた神経を修復し、失われた機能を少しでも取り戻す」という新しい可能性が生まれています。
もちろん、幹細胞治療は万能ではありません。まだ研究が続いている部分もあります。しかし、世界中の臨床試験が積み重ねる成果は、この治療法が「希望を持てる選択肢」であることを示しています。
セルグランクリニックは、厚生労働省の認定のもと、最先端の細胞培養技術と専門医チームの知識を結集し、多発性硬化症の患者さまに新しい治療の選択肢をご提供しています。
「今の治療に限界を感じている」「少しでも症状を改善したい」「将来の進行を防ぎたい」── そのようなお悩みをお持ちの方は、ぜひ一度、セルグランクリニックにご相談ください。
参考文献
[1] Fernandez O, et al. Adipose-derived mesenchymal stem cells (AdMSC) for the treatment of secondary-progressive multiple sclerosis: A triple blinded, placebo controlled, randomized phase I/II safety and feasibility study. PLoS ONE. 2018;13(5):e0195891. [論文リンク]
[2] Stepien A, et al. Clinical Application of Autologous Adipose Stem Cells in Patients with Multiple Sclerosis: Preliminary Results. Mediators of Inflammation. 2016;2016:5302120. [論文リンク]
[3] Vij R, et al. Autologous adipose-derived mesenchymal stem cell therapy for relapsing-remitting multiple sclerosis: Phase 2 results. Presented at ECTRIMS 2025, Barcelona. NCT05116540. FDA RMAT designation Aug 2025. [論文リンク]
[4] Wu H, et al. Stem cell therapies: a new era in the treatment of multiple sclerosis. Frontiers in Neurology. 2024;15:1389697. [論文リンク]
[5] Skrypnyk M. Current progress and limitations of research regarding the therapeutic use of adipose-derived stem cells. J Umm Al-Qura Univ Appll Sci. 2025;11:63-75. [論文リンク]
※免責事項:本コラムの内容は情報提供を目的としたものであり、特定の治療法を推奨するものではありません。幹細胞治療は現在も研究段階にある部分があり、効果には個人差があります。治療をご検討の際は、必ず担当医にご相談ください。
※本記事は医療広告ガイドラインに準拠して作成されています。
最終更新日:2026.03.05





とは?老化を招く体内の焦げつき-150x84.png)






