「健康診断でクレアチニンが高いと言われた」「腎機能低下を指摘されたが透析は避けたい」――そのような不安を抱える方が増えています。
本記事では、クレアチニンとeGFRの関係・クレアチニンを下げるための食事療法・生活習慣改善の具体的な方法を解説します。さらに、食事・保存療法だけでは透析を回避できないケースに対して、脂肪由来幹細胞(ADSC)を用いた腎臓再生医療という新しい選択肢についても、最新の臨床エビデンスをもとにご説明します。
クレアチニンとは?eGFRとの関係を医師が解説
クレアチニンとは何か
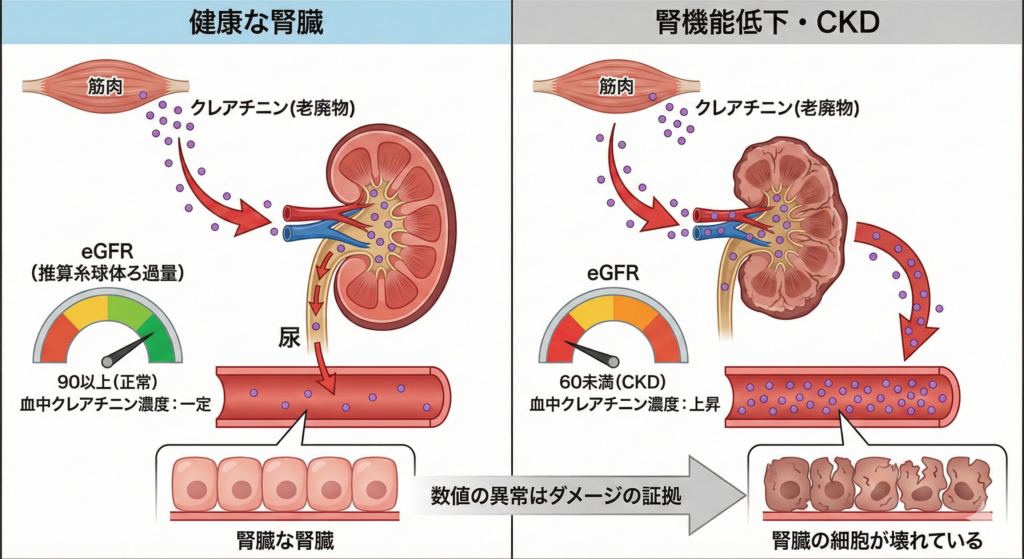
クレアチニンは、筋肉を動かすときにエネルギー源として使われる「クレアチン」が代謝されてできる老廃物です。体内で一定量が常に作られており、通常は腎臓でろ過されて尿として排出されます。
健康な腎臓を持つ人では、血液中のクレアチニン濃度は一定の範囲に保たれています。しかし、腎臓のろ過機能が低下すると、本来排出されるべきクレアチニンが血液中に残ってしまいます。つまり、血液検査でクレアチニン値が高いということは、腎臓の「ろ過装置」がうまく働いていない状態を示しているのです。
クレアチニンとeGFRとの関係
腎臓の機能を評価する指標として、クレアチニン値から計算される「eGFR(推算糸球体ろ過量)」があります。eGFRは「1分間にどれだけの血液をろ過できるか」を表す数値で、腎臓の働きをより正確に把握できます。
eGFRの基準値は年齢や性別によって異なりますが、一般的に90 mL/min/1.73m²以上が正常とされています。60未満が3ヶ月以上続くと「慢性腎臓病(CKD)」と診断されます。
ここで重要なのは、クレアチニン値が上昇し、eGFRが低下している状態は「腎臓の細胞そのものが壊れている」という事実です。数値の異常は単なる警告サインではなく、腎臓という臓器が実際にダメージを受けている証拠なのです。
【慢性腎臓病(CKD)ステージ分類】
| ステージ | eGFR(mL/分/1.73m²) | 腎機能 | 状態・対応 |
| G1 | ≥90 | 正常〜高値 | リスク因子の管理 |
| G2 | 60〜89 | 軽度低下 | 食事療法・定期検査 |
| G3a | 45〜59 | 軽度〜中等度低下 | 専門医受診推奨 |
| G3b | 30〜44 | 中等度〜高度低下 | 積極的な治療が必要 |
| G4 | 15〜29 | 高度低下 | 透析準備・腎移植検討 |
クレアチニンを下げる食事療法の基本
「クレアチニンを直接下げる食べ物」は存在しません。クレアチニンは腎機能が改善しなければ下がらないため、食事療法の目的は「腎臓への負担を減らし、腎機能低下の進行を遅らせること」です。
たんぱく質・塩分・カリウムの制限目安
【CKDの食事管理目標(主な栄養素)】
| 栄養素 | 目標 | 具体的な注意点 |
| たんぱく質 | 0.6〜0.8 g/kg/日(G3以降) | 肉・魚・豆腐は適量に。低たんぱく食品を活用 |
| 塩分 | 3〜6 g/日 | 加工食品・外食・味噌汁の塩分に注意 |
| カリウム | G3b以降:制限あり | バナナ・ほうれん草・芋類は控えめに |
| リン | G3b以降:制限あり | 乳製品・加工食品・インスタント食品を避ける |
| 水分 | 尿量に応じて調整 | 透析期は厳格な制限が必要 |
※東京女子医科大学病院 腎臓内科「慢性腎臓病の食事療法」をもとに作成。個々の状態によって異なります。必ず担当医・管理栄養士に確認してください。
控えるべき食品・積極的に摂りたい食品
【控えるべき食品】
- 高たんぱく食品:肉・魚の多量摂取、プロテインサプリ(過剰섭取)
- 高塩分食品:漬物・加工食品・ラーメン・外食(1食あたり塩分3g以下が目標)
- 高カリウム食品(G3b以降):バナナ・芋類・ほうれん草・トマト
- 高リン食品:乳製品・コーラ飲料・加工肉(ハム・ソーセージ)
【積極的に摂りたい食品】
- 低たんぱく主食(低たんぱく米・低たんぱくパン)
- 野菜(ゆがいて水にさらし、カリウムを減らしてから食べる)
- オリーブオイル・植物油(良質な脂質でエネルギーを補充)
運動・生活習慣の改善
適度な有酸素運動(ウォーキング・水泳)は血圧管理・体重管理を通じて腎機能保護に寄与します。過激な運動や脱水状態は腎機能を悪化させるため避けてください。禁煙・適正体重の維持・血圧140/90 mmHg以下のコントロールも腎保護の基本です。

【悲報】一度壊れた腎臓は、食事制限では「元に戻らない」
食事療法の本当の役割
「クレアチニン値 下げる」「腎臓 数値 改善」といったキーワードで検索すると、多くのサイトで「減塩」「低タンパク食」「カリウム制限」といった食事療法が推奨されています。
これらの情報は決して間違いではありません。しかし、食事療法の本質は「これ以上悪くしない」ための防御策であり、すでに壊れた腎臓の細胞を修復するものではないという点を理解しておく必要があります。
腎臓には約100万個の「ネフロン」と呼ばれるろ過装置があり、その中心となるのが「糸球体」です。糸球体は非常に繊細な毛細血管の集まりで、高血圧や糖尿病、炎症などによってダメージを受けると、徐々に硬くなり(線維化)、機能を失っていきます。
食事療法で塩分やタンパク質を制限することは、腎臓への負担を軽減し、残っている健康な腎細胞を守るためには有効です。しかし、すでに線維化して機能を失った細胞を「元通りに戻す」ことはできません。
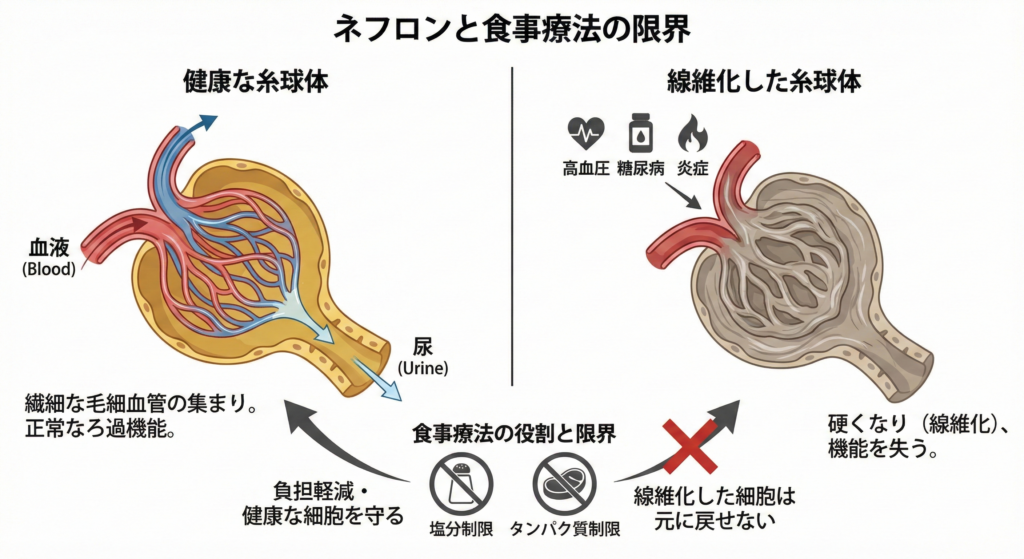
なぜクレアチニンの数値が下がらないのか
多くの患者さんが「一生懸命食事制限をしているのに、クレアチニン値が思うように下がらない」と悩んでいます。これは当然のことです。
食事療法は「守りの治療」です。進行を遅らせることはできても、失われた機能を取り戻すことは原理的に難しいのです。たとえるなら、壊れた車のエンジンに対して「燃費の良い運転」を心がけても、エンジン自体が修理されるわけではないのと同じです。
腎臓の再生医療:幹細胞治療のしくみ
腎臓を再生する根本的な解決策とは
クレアチニン値を本当の意味で下げるには、「壊れたろ過装置を修復する」しかありません。具体的には、損傷を受けた糸球体や尿細管の機能を回復させる必要があります。
従来の医学では、「一度壊れた腎臓は元に戻らない」というのが常識でした。そのため、慢性腎臓病の治療は「いかに透析を遅らせるか」という保存療法が中心でした。
しかし近年、この常識を覆す可能性を持つ治療法として「再生医療」が注目されています。
最新の再生医療という選択肢
再生医療とは、人間の体が本来持っている「再生能力」を活用して、損傷した組織や臓器の修復を促す医療です。その中核を担うのが「幹細胞」です。
幹細胞は、様々な種類の細胞に分化できる能力と、自己複製能力を持つ特殊な細胞です。体内に投与された幹細胞は、損傷した組織に集まり、修復を促す物質を放出することで、従来は不可能とされていた組織の再生をサポートします。
慢性腎臓病に対する幹細胞治療の研究は世界中で進められており、2024年のレビュー論文では、お腹の脂肪や臍帯などにある間葉系幹細胞(MSC)が腎臓病治療において安全かつ有効な治療戦略となる可能性が報告されています。
腎臓の再生医療(幹細胞治療)のメカニズム
腎臓の再生医療(幹細胞治療)のメカニズム
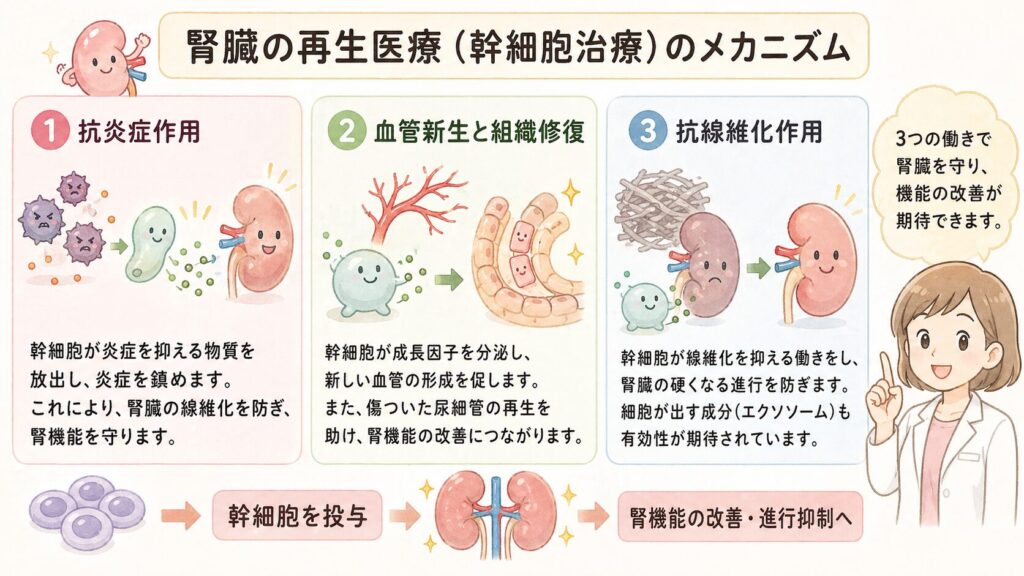
幹細胞治療が腎機能の改善に寄与するメカニズムは、主に以下の3つです。
1. 抗炎症作用
慢性腎臓病の進行には、持続的な炎症が深く関わっています。炎症性サイトカイン(TNF-α、IL-6など)が過剰に産生されると、腎臓の線維化が進み、機能低下が加速します。 間葉系幹細胞は強力な免疫調節作用を持ち、炎症を抑制する物質を放出します。近年のシステマティックレビューでは、幹細胞投与により腎組織内の炎症性サイトカインが有意に減少し、腎保護効果が発揮されることが報告されています。 この抗炎症作用により、腎臓の線維化(硬くなること)を防ぎ、残存する腎機能を保護する効果が期待できます。
2. 血管新生と組織修復
幹細胞は、血管内皮増殖因子(VEGF)などの成長因子を分泌し、新しい血管の形成を促進します。腎臓は非常に血管が豊富な臓器であり、血流の改善は腎機能の底上げに直結します。 また、幹細胞から分泌される様々な修復因子(パラクライン効果)により、傷ついた尿細管上皮細胞の再生が促進されます。これは、損傷した腎組織の「自己修復力」を高めるアプローチといえます。
3. 抗線維化作用
慢性腎臓病が進行すると、腎臓の組織が「線維化」して硬くなり、ろ過機能が失われていきます。幹細胞治療には、この線維化を抑制する作用があることが複数の研究で示されています。 また、間葉系幹細胞由来のエクソソーム(細胞外小胞)を用いた治療研究においても、腎臓の線維化マーカー(TGF-β1など)の減少が確認されており、細胞そのものだけでなく、細胞が出す成分の有効性も注目されています。
結果として期待できること
これらのメカニズムが複合的に働くことで、以下のような効果が期待できます。
- 残存する腎細胞の保護と機能維持
- 損傷した腎組織の修復促進
- 腎臓のろ過能力の改善
- クレアチニンの排泄能力向上による数値の低下
- eGFRの改善
もちろん、効果には個人差があり、すべての患者さんで劇的な改善が見られるわけではありません。しかし、従来の保存療法では「現状維持」が精一杯だった状況において、「攻めの治療」として再生医療は新たな選択肢となっています。
【実例】再生医療で透析を回避・数値を改善した事例
臨床試験のデータから
世界各地で行われている臨床試験では、幹細胞治療の安全性と有効性が検証されています。 米国Mayo Clinic(メイヨー・クリニック)の研究チームが行った臨床試験では、腎血管性疾患の患者に対し、自己脂肪由来の間葉系幹細胞を投与しました。その結果、腎臓内の血流(皮質灌流量)が増加し、腎臓の酸素化が改善したことが報告されています。 また、慢性腎臓病患者を対象とした別の臨床試験(安全性試験)においても、18ヶ月の追跡期間中で重篤な副作用はなく、一部の患者で腎機能の安定化が見られたと報告されています。
慢性腎臓病への効果の詳しく知りたい方はこちらをご覧ください。
CELL GRAND CLINICの再生医療の特徴
厚生労働省から日本屈指の数の「第二種・三種 再生医療等提供計画」を取得した再生医療総合クリニック
再生医療を行うには、国の厳格な審査が必要です。当院は厚生労働省認定の委員会によるチェックを受け、法律に基づいた適正な治療を行える施設として認定されています。
当院CELL GRAND CLINICは、日本屈指の数の「第二種・三種 再生医療等提供計画」が厚生労働省に認可されている再生医療専門クリニックです。
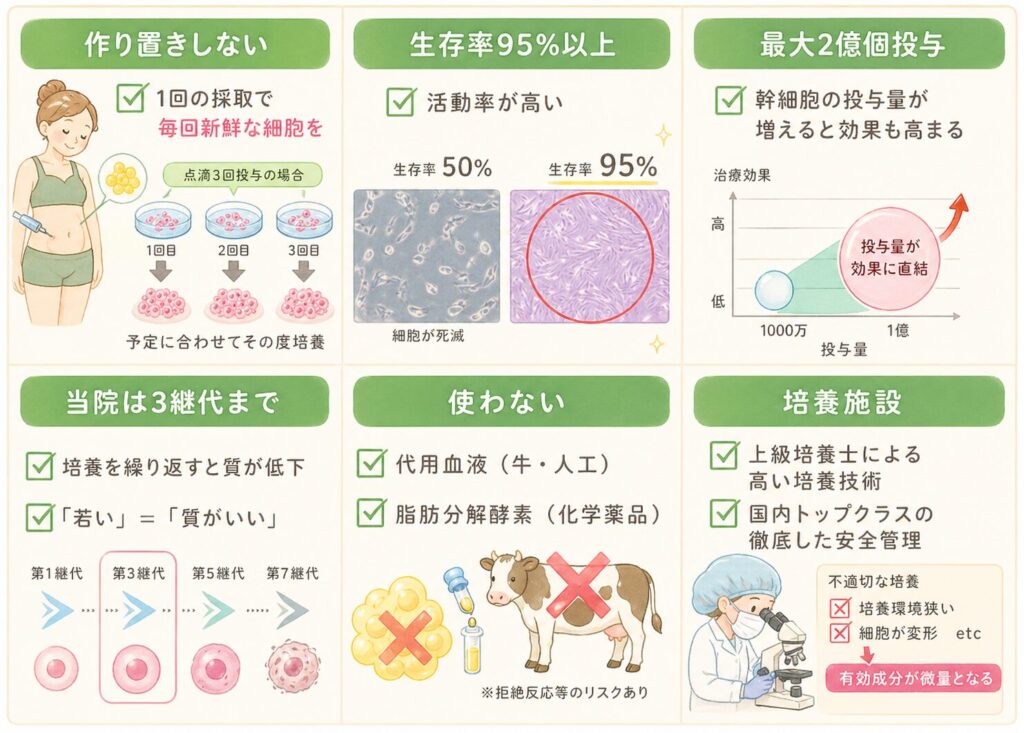
最高水準の幹細胞の質と管理
当院CELL GRAND CLINICでは、アメリカ再生医療学会専門医の院長のもと、安全管理、品質管理、透明性を徹底し、最高水準の幹細胞を使って、安全で効果の高い幹細胞治療をご提供しています。
- 生存率95%以上・純度99%以上・第3継代まで(高活性・高純度)
- 最大2億個の投与量を品質基準保証書付きで保証
- 提携CPCでの徹底した無菌管理・品質試験(細菌・マイコプラズマ等)
当院のくわしい取り組みについて詳しく知りたい方はこちらをご覧ください。
よくある質問(Q&A)
幹細胞治療を受ければ、必ずクレアチニン値は下がりますか?
A. 効果には個人差があり、すべての方で劇的な改善が見られるわけではありません。腎臓病のステージ、原因疾患、治療開始時期などによって結果は異なります。ただし、複数の臨床試験で腎機能の改善や進行抑制が報告されており、従来の治療では難しかった「数値の改善」が期待できる治療法です。
食事療法は続けなくてもいいのですか?
A. いいえ、食事療法は継続してください。幹細胞治療は「攻めの治療」ですが、食事療法による「守り」も重要です。腎臓への負担を軽減しながら、幹細胞が働きやすい環境を整えることで、より良い効果が期待できます。両方を組み合わせることが大切です。
幹細胞治療に副作用はありますか?
A. 自己由来の幹細胞を使用する場合、拒絶反応のリスクは極めて低いとされています。採取部位の軽度な痛みや腫れ、投与後の一時的な発熱などが起こる可能性はあります。詳細は事前のカウンセリングでご説明します。
治療費用はどのくらいかかりますか?
A. 幹細胞治療は自由診療となるため、保険適用外です。費用は治療内容や投与回数によって異なりますので、詳細はカウンセリングにてご案内しています。
クレアチニンやeGFRがどのくらいの段階で治療を検討すべきですか?
A. 一般的に、eGFRが60未満(CKDステージ3以降)で治療を検討される方が多いです。ただし、eGFRが30を下回ると腎機能の回復が難しくなるケースもあるため、早期の相談をお勧めします。「数値が悪くなってから」ではなく、「まだ回復の余地があるうちに」検討することが重要です。
クレアチニンの値は食事で下げられますか?
食事でクレアチニンを「直接下げる」ことはできません。たんぱく質・塩分の制限によって腎臓への負担を減らし、腎機能低下の進行を遅らせることが食事療法の目的です。腎機能が改善されればクレアチニン値は低下します。
幹細胞の採取(脂肪採取)は痛いですか?
局所麻酔を使用するため採取中の痛みはほとんどありません。術後に腫れ・内出血が生じることがありますが、多くは1〜2週間で改善します。
まとめ:クレアチニンの数値に一喜一憂する生活から抜け出すために
クレアチニン値やeGFRの数値は、腎臓の「今の状態」を映し出す鏡です。数値が悪いということは、腎臓が助けを求めているサインともいえます。
本記事のポイントをまとめると、以下のようになります。
食事療法の限界を理解する
減塩や低タンパク食は「これ以上悪くしない」ための防御策です。進行を遅らせることはできても、壊れた細胞を修復することはできません。
再生医療という新しい選択肢
幹細胞治療は、抗炎症作用、血管新生、抗線維化作用などを通じて、腎臓の修復を促す「攻めの治療」です。従来は不可能とされていた腎機能の改善が期待できます。
守りと攻めの両立
食事療法を続けながら、プラスアルファの治療として再生医療を検討することで、より効果的な腎臓ケアが可能になります。
慢性腎臓病の治療において、「透析を待つだけ」の時代は終わりつつあります。もちろん、再生医療はまだ発展途上の分野であり、すべての方に効果を保証できるものではありません。しかし、「何もできない」と諦める前に、新しい選択肢を知っておくことは、あなたの腎臓を守るための第一歩となるはずです。
数値に一喜一憂する日々から抜け出し、腎臓の健康を積極的に守る。そのために、再生医療という選択肢を検討してみてはいかがでしょうか。
引用文献
日本腎臓学会. エビデンスに基づくCKD診療ガイドライン2023. 東京医学社; 2023.
Benigni A, Morigi M, Remuzzi G. Kidney regeneration. Lancet. 2010;375(9726):1310-1317.
本記事は医学的な情報提供を目的としており、個別の診断・治療を行うものではありません。具体的な治療については、必ず専門の医療機関にご相談ください。
当院の再生医療は、再生医療等安全性確保法に基づき、厚生労働省に届出を行った上で実施しています。
最終更新日:2026.04.27





とは?老化を招く体内の焦げつき-150x84.png)






