つらい慢性痛を根本から改善する「脂肪由来幹細胞療法」の仕組みとは?
慢性的な痛み(腰痛、椎間板ヘルニア由来の坐骨神経痛、神経障害性疼痛、関節リウマチの関節痛、がんによる痛み etc.)に苦しむ方々に、新たな希望として注目されているのが自己脂肪由来間葉系幹細胞(ADMSC)を用いた再生医療です。従来の薬物療法(痛み止め、抗うつ薬・抗けいれん薬など)は効果が限定的で副作用も多く、十分な痛み緩和が得られないケースも少なくありません。
そこで、自分の体(主にお腹の脂肪)から採取した幹細胞を用いるこの治療法が、慢性痛の根本改善につながるかもしれないと期待されています。本記事では、ADMSC療法の作用メカニズムと、さまざまな疾患に対する効果・安全性について、最新の高品質な研究(RCT〈ランダム化比較試験〉やメタ分析、レビュー)をもとにわかりやすく解説します。
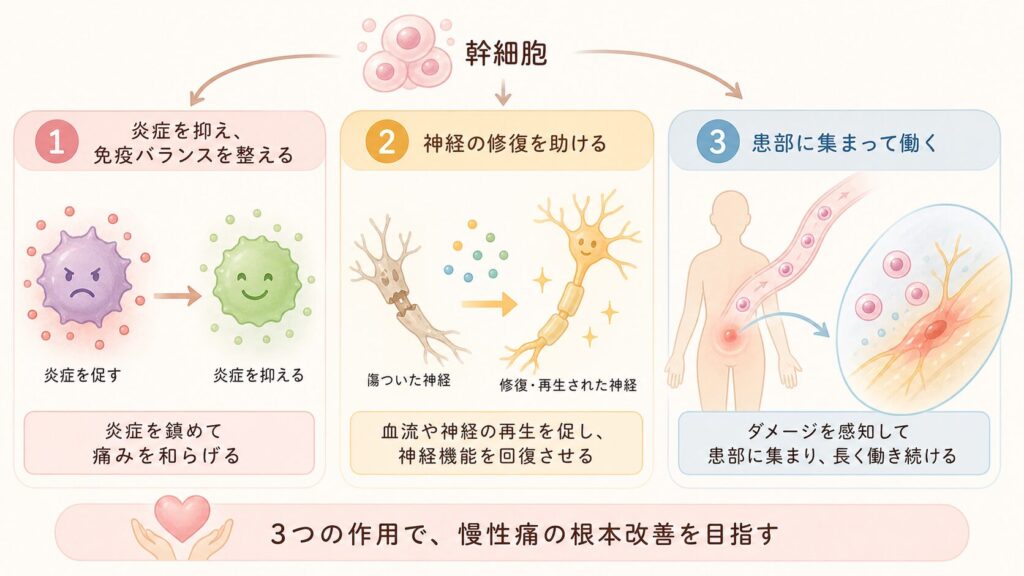
幹細胞が痛みを和らげる仕組み – 3つの作用機序
ADMSCが慢性痛を軽減する背景には、大きく分けて次の3つの作用があると考えられています。
- 炎症の抑制と免疫調整: 幹細胞は炎症を促すサイトカイン(TNFαやインターロイキンなど)の産生を抑え、抗炎症性のサイトカイン(IL-10など)の放出を促します。例えばマクロファージやグリア細胞の状態を、痛みを悪化させる「M1型」(攻撃型)から、修復を促す「M2型」(抗炎症型)へ転換させる作用が報告されています。慢性痛では傷ついた神経周囲に炎症細胞が集まり痛みを増幅しますが、この炎症反応自体を幹細胞が沈静化することで痛みを和らげます。
- 神経組織の保護・再生: 脂肪由来幹細胞は損傷した組織の修復を助ける成長因子や神経栄養因子(VEGF、NGF、GDNF など)を分泌し、血流改善や神経の再生を促進します。その結果、損傷した神経の軸索再生や髄鞘(神経の被膜)再形成が進み、神経機能が回復していきます。言い換えると、単に痛み信号を遮断するのではなく“傷んだ神経そのものを治す”アプローチで根本的な痛み軽減を目指す点が特徴です。
- 患部への集積(ホーミング効果): 投与された幹細胞は血流や組織液の中を巡り、ダメージを受けた組織が発する「呼び寄せシグナル」に引き寄せられて患部に集まる性質があります。例えば神経損傷モデルの研究では、静脈注射した幹細胞が損傷神経周囲に集積し生存することが示されています。こうして必要な場所で長期間にわたり抗炎症・組織再生作用を持続的に発揮すると考えられています。
以上のメカニズムにより、ADMSC療法は慢性痛の悪循環に多面的に介入します。次章からは、具体的な疾患ごとに臨床研究での効果がどう現れているかを見ていきましょう。
椎間板由来の腰痛 – 手術以外に「幹細胞注射」で改善なるか?
腰痛の中でも、椎間板の変性やヘルニアによる慢性腰痛は非常に多くの患者がいます。近年、この椎間板性腰痛に対するADMSC注射の臨床研究が報告され始めました。
痛みと機能の改善: 椎間板へ幹細胞を注入することで、腰の痛みスコア(VAS)や障害度(ODI)が顕著に改善することが示されています。2023年の系統的レビューでは、関連する9研究(患者計245名)を分析し、治療後のVAS(痛みの視覚的評価スコア)とODI(障害指数)の平均値が統計的に有意に低下したと報告しています。実際、幹細胞注射前は痛みスコアが10点中7~8点だった患者が、1年以内に3~4点程度まで軽減したケースが多く、日常生活動作も改善しています。特にランダム化比較試験(RCT)の初期結果では、治療を受けた患者のほぼ半数が痛みの半減(50%以上のVAS減少)を達成し、対照群を有意に上回ったとの報告もあります。つまり、一部の患者では手術に頼らずとも幹細胞注射だけで劇的な痛み緩和が得られたことになります。
効果の持続と手術回避: 幹細胞治療後の効果は少なくとも半年~1年程度持続する例が多いです。追跡研究では1回の注射で1年以上痛みの改善が続き、追加の外科手術を回避できた患者も多数報告されています。メタ分析によれば、幹細胞治療を受けた患者の再手術(椎間板手術)率はわずか7.4%と低く、約9割以上の患者が幹細胞治療のみで再手術を要さなかったとのことです。もっとも重症例では幹細胞治療後に手術が必要になるケースもありますが、それでも「手術しても期待したほど痛みが取れない」患者が一定数存在することを考えると、幹細胞療法は手術に代わる有望な選択肢として注目されています。
椎間板腰痛に対する安全性: 幹細胞を椎間板に注入するというと「大丈夫かな?」と不安に思うかもしれませんが、現在報告されている範囲では重大な副作用はほとんど見られていません。実際、先述のレビューで解析された臨床研究の中では幹細胞注射による深刻な有害事象は報告されておらず、施術部位の一時的な痛みや違和感程度で済んでいます。自分自身の細胞を使うため拒絶反応もなく、安全性は高いと考えられています。慢性的な腰痛に苦しむ患者さんにとって、ADMSC療法は身体への負担が少ない新たな治療の希望になりつつあります。
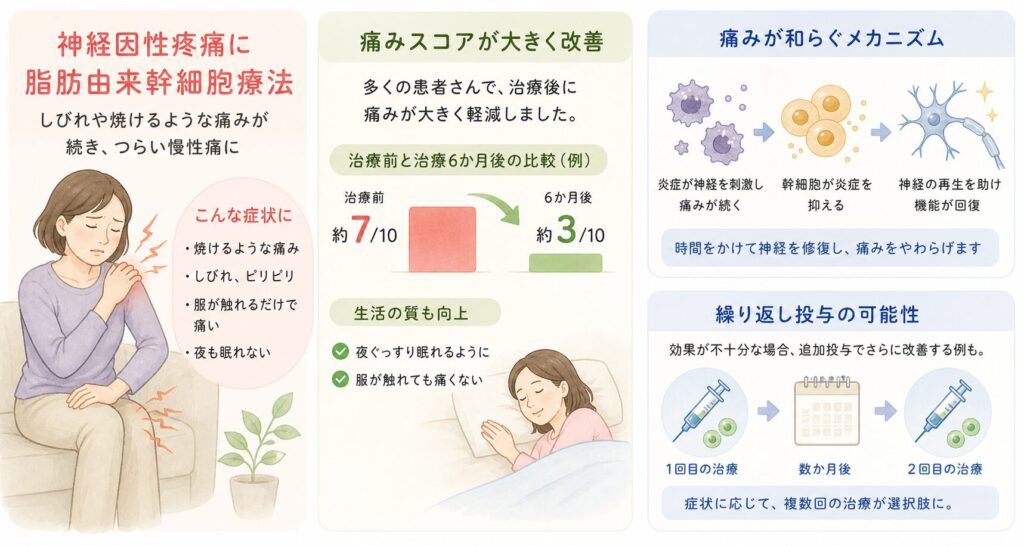
神経因性疼痛(PHNや坐骨神経痛など) – 難治の痛みも緩和の兆し
事故や手術、帯状疱疹後や原因不明の神経障害性疼痛は、焼けるような痛みやしびれが続く厄介な慢性痛です。こうした神経因性疼痛に対しても、脂肪由来幹細胞療法の効果が少しずつ確認されています。
劇的に下がる痛みスコア: 幹細胞療法を受けた多くの患者で、痛みの自己評価スコア(VASやNRS)が大きく低下しています。例えば、乳がん手術後の慢性痛(術後乳房痛症候群)の患者37名に脂肪組織由来の幹細胞を注入する試験では、平均VASが治療前の約7/10から治療6か月後には約3/10まで改善しました。帯状疱疹後神経痛(PHN)の難治痛に対する研究でも、痛みの指標(VASや神経痛症状スコアNPSI)の有意な低下が報告されており、幹細胞治療後に「夜眠れるようになった」「服が触れても痛かった皮膚の痛みが和らいだ」といった生活の質の向上もみられています。
複数のケースで効果を確認: 他にも、顔面の三叉神経痛に対する研究では治療6か月後に痛みの数値(NRS)が大幅低下し、幹細胞が難治性の顔面痛を鎮めた可能性が示されました。また原因不明の神経痛患者14名の報告では、治療8週後に93%が「痛みが改善した」と回答し、さらに4年後のフォローでも約79%が効果に満足していたとのことです。4年という非常に長期にわたり痛みの軽減が続いた例であり、神経障害性疼痛に対する幹細胞の持続的な鎮痛効果を示唆しています。 もっとも、中には効果が限定的な患者もおり(痛みスコアがあまり変化しないケースも報告されています、全員に劇的に効く「特効薬」という段階ではありません。それでも「現行の治療では治まらなかった痛みが和らぐ可能性」が示されつつある点は、大きな前進と言えるでしょう。
神経痛への作用メカニズム: ADMSCが神経痛を和らげる背景には、前述した抗炎症作用と神経再生促進作用が特に重要です。末梢神経が傷つくと、その周囲に炎症性のマクロファージ(M1型)やT細胞が集積し、神経をさらに破壊してしまいます。幹細胞はこれら免疫細胞の暴走を抑え、傷ついた神経周囲の炎症環境を鎮静化します。同時に、神経の再生を助ける因子を放出して髄鞘の再形成や軸索(神経線維)の再伸長を促すため、時間とともに神経そのものの機能回復が進みます。実際、「神経が再生し始めるのは治療から数週間後で、その後数ヶ月にわたり再生が続く」という知見もあり、幹細胞治療の効果を見るには少なくとも半年~1年程度の経過観察が推奨されています。このように即効性の痛み止めというより“時間をかけて神経を修復する治療”と捉えるとよいでしょう。
繰り返し投与の可能性: 1回の治療で十分な改善が得られない場合、追加で幹細胞を複数回投与する選択肢も考えられます。症例報告では、初回治療で効果不十分だった神経痛患者に数ヶ月後に2回目の幹細胞投与を行い、痛み止め薬が不要なほど改善したケースもあります。また動物実験レベルですが「1回では残った痛みも、繰り返し投与でさらに軽減できた」という結果も出ており、症状に応じて複数回治療することで効果を高められる可能性があります。ただし現時点で最適な投与回数・間隔は定まっておらず、今後の研究課題です。
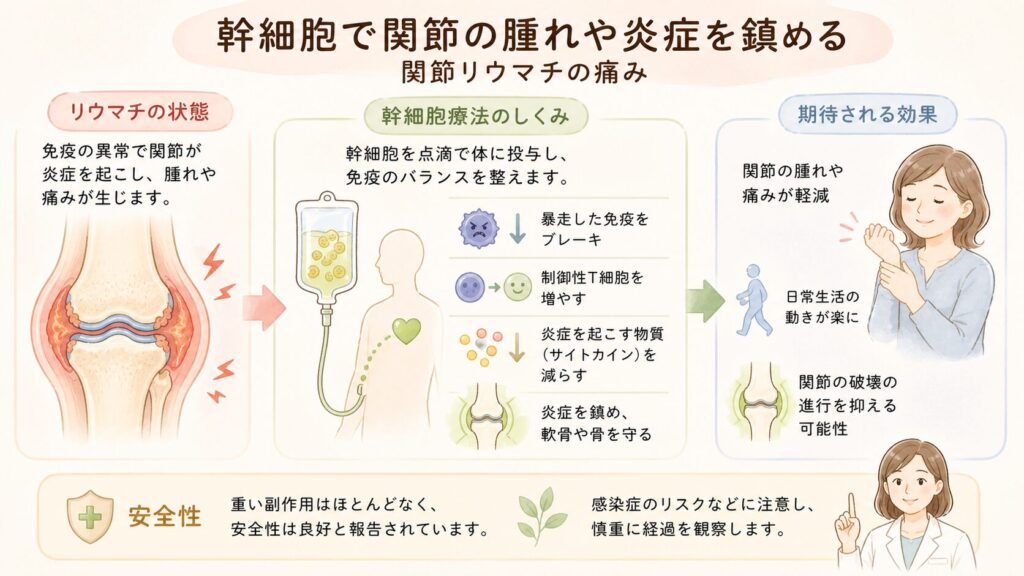
関節リウマチの痛み – 幹細胞で関節の腫れと炎症を鎮める
自己免疫疾患である関節リウマチ(RA)では、関節の滑膜が炎症を起こして腫れと痛みを生じ、進行すると軟骨や骨が破壊されていきます。RA治療の主役は免疫を抑える薬(メトトレキサートなどのDMARDsや生物学的製剤)ですが、それでも効果不十分な患者さんもいます。そうした難治性RAに対し、幹細胞療法が新たなアプローチとして模索されています。
臨床試験での効果: 2010年代から少数例ながら臨床試験が行われており、多くは点滴で幹細胞を全身投与する形で実施されています(関節へ直接注射するケースも一部あり)。結果は概ね良好で、関節の腫れや痛み、炎症反応が改善したとの報告が相次いでいます。たとえば、生物学的製剤も効かない難治性RA患者に他家脂肪幹細胞を点滴したヨーロッパの試験では、治療後3ヶ月で症状が20%以上改善した患者が25%前後に達し、対照群(偽薬では0%)より良好というデータが得られました。症例数は少ないものの、免疫抑制剤では効果が頭打ちだった患者の一部に臨床的改善が見られたことは重要です。
また2023年のメタアナリシス研究では、「報告されている臨床試験数はまだ少ないが、大半でポジティブな転帰が得られており重大な副作用も認められない」と総括されています。総じてADMSC療法はRAの炎症と痛みを和らげる有望な手段であり、安全性も良好だというのが見解です。
免疫への作用: RAは自己免疫による炎症疾患ですから、ADMSC療法の鍵はその強力な免疫調整作用です。幹細胞は暴走した免疫を「ブレーキ」する働きを持ち、T細胞の増殖抑制や制御性T細胞の誘導、炎症性サイトカイン産生のダウンレギュレーションなど、多面的に免疫反応を穏やかにする効果があります。実験では、ADMSCが自己反応性のT細胞やB細胞の働きを抑え、関節の炎症を鎮静化することが示されています。その結果、関節の腫れ・痛みが軽減し、さらに軟骨細胞や軟骨下骨に対する保護効果(組織修復の促進)も期待されています。実際、動物モデルでは関節軟骨の破壊が幹細胞治療により減少したとの報告もあります。要するに、ADMSC療法は「関節リウマチそのものの病態を改善し、二次的に痛みを減らす」アプローチと言えます。
安全性: RA患者への臨床試験では、重篤な副作用はほとんど報告されていません。例えばある試験(前述の欧州の研究)では、53人中で重大な有害事象は1件(軽度の脳梗塞)のみで因果関係も不明確、その他は一過性の下痢や関節痛の増悪(一時的な症状悪化)が見られた程度でした。生物由来の新薬(バイオ製剤)と比べても副作用プロファイルは良好と言え、自己脂肪から取った細胞ゆえに長期的にも体に馴染みやすいと考えられています。ただし、免疫をいじる治療である以上は感染症のリスクなど慎重な経過観察が必要です。
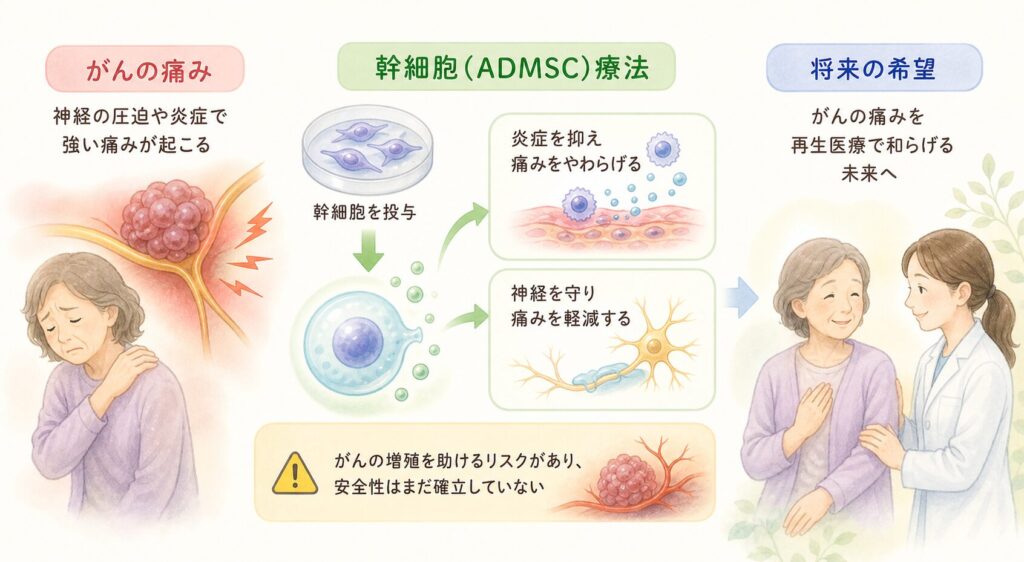
がん性疼痛 – 幹細胞はがん由来の痛みも和らげる?
末期がんに伴う激しい痛み(がん性疼痛)はモルヒネなどのオピオイド鎮痛薬でも十分コントロールできないことがあります。がんそのものが神経を侵した痛みや骨転移の痛みに対し、ADMSC療法が有効かどうかは、まだ研究が始まったばかりです。理論的には、幹細胞の抗炎症・神経保護作用が腫瘍周囲の炎症や神経圧迫による痛みを緩和しうると考えられます。また、放射線治療後の組織ダメージ修復や、化学療法による神経障害性の痛み(手足のしびれなど)の改善にも応用できる可能性があります。
現状では、癌患者さんへの明確な臨床試験データはほとんどありません。一部の前臨床研究(動物実験)で、骨に腫瘍を作ったモデルマウスに幹細胞を投与すると痛みの行動指標が改善したという報告や、幹細胞から放出されるエクソソームが腫瘍周囲の炎症を抑えたという結果が出始めています。しかし、がん患者に対して幹細胞を使うことには慎重な姿勢が求められます。というのも、幹細胞は組織修復を助ける一方で血管新生や免疫抑制を誘導するため、場合によっては腫瘍の増殖を助長してしまうリスクも指摘されているからです。実際、「培養上清中の幹細胞由来因子は抗腫瘍免疫を高める一方で、腫瘍増殖への影響は不明瞭であり、がん治療への利用には慎重を期すべき」との専門家見解があります。
以上より、がん性疼痛へのADMSC療法はまだ臨床研究段階であり、効果の有無も安全性も確立していません。現在進行中の試験でエビデンスが蓄積されるのを待つ必要がありますが、将来的に「がんの痛みも再生医療で和らげる」時代が来るかもしれません。
副作用と安全性のまとめ
ADMSC療法の副作用プロファイルは全般に良好です。各疾患の項でも述べたように、これまで報告された臨床研究で深刻な治療関連副作用は稀であり、自己由来の細胞を使うことで免疫拒絶や重篤なアレルギーもほぼ見られません。短期的な副作用としては、脂肪採取部位や注射部位の疼痛・腫れ、点滴時の発熱や倦怠感が一時的に起こる程度で、通常は数日以内に治まります。長期的な安全性については、「体内に投与した幹細胞が悪性化しないか」といった懸念がありますが、現在までの追跡では投与細胞が腫瘍化したとの報告はありません。ただし観察期間が限られているため、慎重な長期フォローは必要です。
また、日本や欧米の規制当局は、この種の幹細胞治療を厳しく管理しています。日本では再生医療安全確保法のもと、臨床研究計画の届出や審査が義務付けられ、欧米でもFDAなどが適応や製造プロセスを細かく規制しています。現状、慢性痛に対するADMSC療法は標準治療ではなく、臨床研究あるいは特定認定施設での自由診療として提供されている段階です。「確実に効く治療」と断言できる段階ではありませんが、安全性に大きな問題はないことから患者さんのQOL改善につながる可能性に賭けて実践が進んでいるという状況です。
エビデンスはまだ少ないが未来は明るい
効果には個人差があり万能ではないにせよ、現行の治療で救われなかった人々に光をもたらす可能性が示唆されています。幸い安全性が高い分野ですので、世界中で続々と臨床研究が走っており、米国では大規模フェーズ3試験も開始されています。エビデンスが揃えば、保険診療として承認され広く普及する日も夢ではありません。
よくある質問(FAQ)
脂肪幹細胞治療(ADMSC)はどのような方におすすめですか?
慢性的な腰痛、坐骨神経痛、関節リウマチ、帯状疱疹後神経痛など、従来の薬物療法で十分な効果が得られない方や、副作用が強く治療を続けられない方におすすめの治療法です。また、手術を避けたいと考えている方にも有効な選択肢となります。
脂肪幹細胞治療は痛いですか?
治療自体の痛みは軽度で、通常はお腹の脂肪を採取する際や注射時に一時的な痛みや違和感が生じる程度です。これらの症状は数日以内に落ち着くことがほとんどであり、施術中も局所麻酔を使用するため、痛みは最小限に抑えられます。
効果はどのくらい持続しますか?
個人差がありますが、多くの患者様で治療後半年~1年程度、効果が持続します。複数回の治療を行うことで効果をさらに延ばすことも可能です。実際に臨床研究では、治療後4年以上痛みの改善が続いた例も報告されています。
安全性は大丈夫でしょうか?副作用はありますか?
脂肪幹細胞治療は自身の脂肪細胞を使うため拒絶反応はなく、重大な副作用の報告はほとんどありません。ただし、脂肪採取部位や注射部位に一時的な痛みや腫れ、軽い倦怠感や発熱が見られることがあります。長期的な安全性についても、現在まで悪性化などの深刻な問題は確認されていません。
脂肪幹細胞治療は保険診療で受けられますか?
現在のところ脂肪幹細胞治療(ADMSC)は保険適用外の自由診療です。将来的にエビデンスが十分蓄積され、厚生労働省などの認可を得れば保険診療として認められる可能性もありますが、現段階では自己負担による治療となります。
治療効果が感じられるまでどのくらいかかりますか?
痛みが軽減し始めるタイミングは個人差がありますが、一般的に治療後数週間~数ヶ月かけて徐々に改善が見られます。特に神経障害性疼痛の場合は、神経の修復に時間がかかるため、最低でも半年程度の経過観察が推奨されています。
がん性疼痛にも効果がありますか?
がん性疼痛に対する脂肪幹細胞治療はまだ研究段階であり、効果と安全性は確立されていません。腫瘍の種類や進行状況によってはリスクを伴う可能性もあるため、現在のところ一般的には推奨されていません。主治医とよく相談して治療方針を検討する必要があります。
年齢制限はありますか?
明確な年齢制限はありませんが、細胞の活性や再生能力は年齢とともに低下する傾向にあります。ただし、高齢の患者様でも治療効果を実感しているケースが多数報告されているため、まずは専門医のカウンセリングを受けて適応を判断することをおすすめします。
何回治療を受ける必要がありますか?
軽度の場合は1回の治療で十分な効果を実感される方もいますが、症状の重さや経過によっては複数回の治療が推奨される場合があります。症状に応じて治療回数や間隔を専門医と相談して決定するのがよいでしょう。
おわりに
慢性痛に対する自己脂肪由来幹細胞療法は、痛みの原因そのものにアプローチする新時代の治療です。炎症を鎮め、組織を再生することで、単なる対症療法では得られなかった持続的な痛み軽減を実現しうる点が大きな魅力です。実際、難治性の痛みが和らぎ笑顔を取り戻した患者さんも出始めており、「自分の細胞で治す」というコンセプトは希望に満ちています。もちろん現時点では研究途上であり、万能薬ではありません。それでも副作用が少なくポテンシャルの大きい治療法として、今後さらに注目と研究が集まるでしょう。数年後には、本療法が標準的な選択肢の一つとなり、痛みに苦しむ多くの方々の生活の質を劇的に向上させているかもしれません。医学の進歩によって、一日も早く慢性痛から解放される未来が訪れることが期待されます。
参考文献:
・Yin QH, et al. Cell therapy for neuropathic pain. Front Mol Neurosci. 2023
・Claessens AAE, et al. Therapeutic Efficacy of Adipose Tissue-Derived Components in Neuropathic Pain: A Systematic Review. Bioengineering. 2024
・Álvaro-Gracia JM, et al. Intravenous administration of expanded allogeneic adipose-derived mesenchymal stem cells in refractory rheumatoid arthritis (Cx611): results of a multicentre, dose escalation, randomised, single-blind, placebo-controlled phase Ib/IIa clinical trial. Ann Rheum Dis. 2017
・Vij R, et al. Safety and efficacy of autologous, adipose-derived mesenchymal stem cells in patients with rheumatoid arthritis: a phase I/IIa, open-label, non-randomized pilot trial. Stem Cell Res Ther. 2022
・Joel Jihwan Hwang, et al. Recent Developments in Clinical Applications of Mesenchymal Stem Cells in the Treatment of Rheumatoid Arthritis and Osteoarthritis. Front Immunol. 2021
・Wupeng Zhang, et al. Mesenchymal stem cells can improve discogenic pain in patients with intervertebral disc degeneration: a systematic review and meta-analysis. Frontiers in Bioeng & Biotech. 2023
最終更新日:2026.05.01





とは?老化を招く体内の焦げつき-150x84.png)






