COPD(慢性閉塞性肺疾患)とは?
COPDの主な原因(喫煙・大気汚染など)
COPD(慢性閉塞性肺疾患)は、肺の空気の通り道である「気道」が狭くなり、十分に呼吸ができなくなる病気です。日本では40歳以上の約10人に1人がかかっているとも言われており、高齢化とともに患者数が増加しています。
最大の原因は 喫煙 です。タバコの煙に含まれる有害物質は、長期間にわたり気道や肺胞を刺激し、炎症を引き起こします。その結果、気道の壁が厚くなり、痰が多く分泌されるようになります。また肺胞(酸素と二酸化炭素を交換する場所)が破壊されることで、酸素をうまく取り込めなくなってしまいます。
喫煙以外にも、以下のような要因が発症リスクを高めることが知られています。
- 大気汚染(PM2.5などの微小粒子物質)
- 職業性曝露(粉じんや化学物質を扱う職場)
- 遺伝的要因(α1-アンチトリプシン欠損症など)
これらの要因が積み重なることで、肺に慢性的な炎症が起こり、呼吸がしづらくなるのがCOPDの本質です。
息切れ・咳・痰など代表的な症状
COPDの症状は、初期には「年齢のせい」「体力の衰え」と見過ごされることも少なくありません。しかし、進行すると日常生活に大きな支障をきたすようになります。代表的な症状は以下の通りです。
慢性的な咳:特に朝方に強く出やすい
痰の増加:粘り気のある痰が続く
労作時の息切れ:階段や坂道で呼吸が苦しくなる
ぜーぜー・ヒューヒューする呼吸音:気道の狭窄による音
進行するにつれて「安静時にも息苦しい」「会話がしんどい」といった状態になり、生活の質(QOL)が大きく低下します。また、感染症(風邪や肺炎)をきっかけに急激に症状が悪化する「増悪」を繰り返すのも特徴です。
進行するとどうなる?QOLへの影響
COPDが進行すると、患者さんの生活に以下のような影響が及びます。
- 活動範囲が狭くなる
外出や運動が制限され、家の中で過ごす時間が増える。 - 睡眠の質が低下する
夜間の呼吸困難や咳で眠れず、慢性的な疲労感が続く。 - 感染症にかかりやすくなる
肺炎やインフルエンザが重症化しやすい。 - 精神的な影響
息苦しさから不安やうつ状態に陥る患者さんも少なくありません。
こうした悪循環により、生活の満足度や社会参加の機会が減り、介護が必要になるケースもあります。そのため、早期に診断・治療を受けることがとても大切です。
従来のCOPD治療とその限界
薬物療法(吸入薬・内服薬)の役割と限界
現在のCOPD治療の中心は 吸入薬 です。気管支拡張薬や吸入ステロイド薬を使用し、気道の炎症を抑えたり、気管支を広げて呼吸をしやすくしたりします。これによって症状を和らげ、増悪を防ぐ効果が期待できます。
内服薬としては、テオフィリンや去痰薬が使われることもありますが、いずれも「症状をコントロールするための治療」であり、傷んだ肺そのものを治すわけではありません。
つまり薬物療法は 「症状を和らげる」ことには有効でも、病気そのものを根本的に治すことは難しい のです。
酸素療法・リハビリテーションの実際
重症化すると、在宅酸素療法(HOT)が導入されることがあります。携帯用の酸素ボンベや酸素濃縮器を使い、体内に十分な酸素を取り込めるように補助する方法です。これにより息切れの改善や運動耐容能の維持が期待できます。
また、呼吸リハビリテーション(呼吸訓練や筋力トレーニング)も治療の柱です。リハビリを行うことで、少しでも効率よく呼吸ができるようになり、生活の質を改善する効果が期待されます。
ただし、酸素療法もリハビリも「現状を維持するための治療」であり、肺のダメージを元に戻すことはできません。根本的な解決には至らないのが現実です。
なぜ根本的な治療が難しいのか?
COPDで「完治が難しい」と言われる理由は、肺の構造にあります。肺の中の肺胞(酸素と二酸化炭素を交換する袋状の組織)は一度壊れると自然には再生しません。さらに、気道の壁に生じた慢性的な炎症や線維化も元の状態に戻ることは困難です。
従来の治療法はあくまで「進行を遅らせる」「症状を軽減する」ことを目的としており、損なわれた肺機能を取り戻すことはできません。そのため、患者さんや医師の間では「現状維持」が目標とされるケースが多いのです。
この「根本的に治せない」という限界があるからこそ、 再生医療(幹細胞治療) が新しい選択肢として注目されているのです。傷んだ肺組織を細胞レベルで修復し、失われた機能を回復させる可能性がある点で、従来治療にはない希望を提供しています。
再生医療(幹細胞治療)がCOPDに注目される理由
幹細胞が肺組織を修復する仕組み
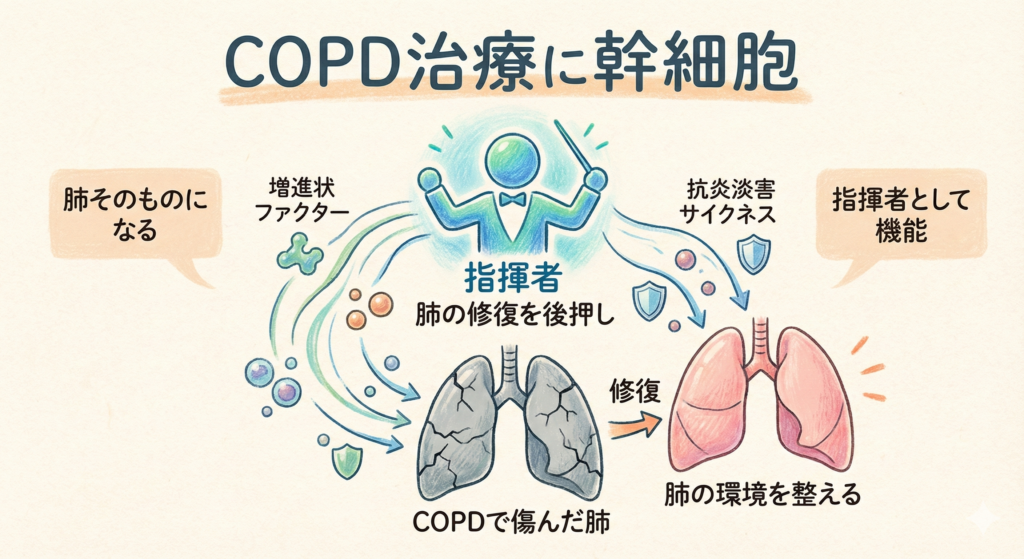
幹細胞には「自分をコピーして増える力」と「さまざまな細胞に分化できる力」が備わっています。これを活用して、COPDで傷んだ肺の組織を修復するアプローチが研究されています。
幹細胞を体内に投与すると、直接肺の組織に分化するだけでなく、成長因子や抗炎症性サイトカインといったさまざまな物質を放出します。これらの働きによって、
- 傷ついた肺胞の修復をサポートする
- 気道上皮の再生を促す
- 血管新生を助けて肺の血流を改善する
といった多面的な効果が期待されています。つまり、幹細胞は「肺そのものになる」だけではなく、「肺の環境を整える指揮者」として機能し、肺組織の修復を後押ししてくれるのです。
炎症を抑え、呼吸機能を改善する可能性
COPDの本質は「慢性的な炎症」です。タバコや大気汚染などによって気道に炎症が続くと、痰が増え、気道が狭くなり、呼吸が苦しくなります。従来の吸入薬はこの炎症を一時的に抑える働きはありますが、炎症が完全に収まることはありません。
幹細胞治療では、投与された細胞が炎症性サイトカインを抑え、逆に抗炎症性の因子を増やす働きを持つと報告されています。これにより、気道の腫れや痰の過剰分泌を抑え、呼吸機能そのものの改善につながる可能性があります。
さらに炎症が鎮まれば、感染症による増悪(急な悪化)を防ぐ効果も期待でき、日常生活の安定にも寄与することが考えられます。
従来治療ではできない「根本改善」へのアプローチ
これまでのCOPD治療は「症状を抑える」ことが中心でした。しかし、幹細胞治療は「損なわれた組織を修復する」ことを目指す点で、従来の治療とは大きく異なります。
従来治療のゴールは「進行を遅らせること」でしたが、幹細胞治療のゴールは「失われた機能を取り戻すこと」にあります。もちろん、すべての患者さんで劇的な改善が得られるわけではなく、まだ研究段階にある部分も多いのですが、臨床研究の結果からは呼吸機能や生活の質(QOL)が改善した例も報告されています。
言い換えれば、幹細胞治療は「現状維持しかできない病気」というCOPDのイメージを変える可能性を秘めているのです。これは患者さんにとって非常に大きな希望となり、再生医療が注目される最大の理由と言えるでしょう。
COPDにおける幹細胞治療の効果と期待
呼吸機能(肺活量・酸素摂取)の改善
COPDの患者さんにとって一番大きな悩みは「呼吸がしにくい」という点です。階段を上がる、少し速足で歩く、会話をする──こうした日常の動作すら息切れを伴うことがあります。
幹細胞治療では、損傷した肺胞や気道の修復、炎症の抑制によって 肺活量や酸素摂取効率の改善 が期待されています。実際の臨床研究でも、幹細胞を投与した患者さんで「肺活量の数値が改善した」「酸素飽和度が上がった」といった報告が出てきています。
これは、単に症状を和らげるだけでなく、「呼吸そのものを楽にする」可能性があるという点で非常に意義深いことです。呼吸が楽になることで、患者さんが自分の力で活動できる範囲が広がります。
息切れや咳など症状の緩和
COPDの代表的な症状である 息切れ・慢性的な咳・痰の多さ。これらは生活の質を大きく下げるだけでなく、心理的なストレスの原因にもなります。
幹細胞は炎症を鎮める作用を持つため、気道の腫れや痰の過剰分泌が軽減される可能性があります。その結果、
- 息切れの回数が減る
- 咳が落ち着く
- 夜間の咳で眠れないといった不快感が改善する
といった効果が期待されます。こうした変化は客観的な数値以上に患者さんの実感として大きく、「生活が楽になった」と感じることにつながります。
病気の進行を遅らせる可能性
COPDは「進行性の病気」であり、時間の経過とともに肺機能が少しずつ低下していくのが特徴です。従来の治療では進行を完全に止めることは難しく、「現状をいかに維持するか」が目標とされてきました。
幹細胞治療は、損傷した肺組織を修復し、炎症を抑えることによって 病気の進行スピードを遅らせる可能性 があると考えられています。研究段階ではありますが、「急激な悪化が少なくなった」「入院を繰り返す回数が減った」といった報告も見られます。
進行を抑えることができれば、長期的に見て呼吸機能をより長く維持でき、将来的な介護や医療依存のリスクを減らせるかもしれません。これは患者さん本人だけでなく、家族や社会にとっても大きなメリットとなります。
COPD患者にとっての幹細胞治療のメリット
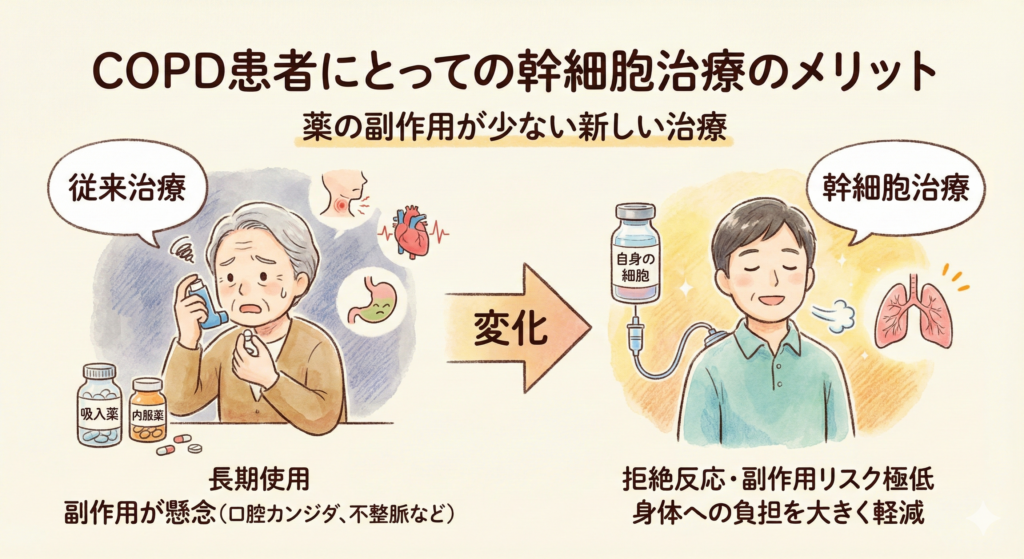
薬の副作用が少ない新しい治療
COPDの従来治療では、吸入薬や内服薬を長期にわたり使用することが一般的です。これらの薬剤は症状を和らげる効果がありますが、長期使用による副作用が懸念されます。例えば、吸入ステロイドは口腔カンジダや声のかすれを引き起こすことがあり、テオフィリンなどの内服薬では不整脈や吐き気などのリスクが報告されています。
幹細胞治療では、患者さん自身の細胞を用いるため、拒絶反応や重篤な副作用のリスクが極めて低いとされています。薬剤治療のように毎日使用する必要がなく、投与後にしばらく効果が持続する可能性があるため、身体への負担を大きく軽減できる点がメリットです。
生活の質(QOL)の改善と日常生活への影響
COPDは「生活の質(QOL)」を大きく低下させる病気です。階段を上がるのがつらい、外出が不安、会話中にも息切れがする──こうした症状は、身体的な不便さだけでなく、心理的な不安や社会的な孤立をもたらします。
幹細胞治療によって炎症が抑えられ、呼吸が楽になると、日常生活における「できること」が増えていきます。
- 少しの距離なら外出できる
- 家事や買い物が自分でこなせる
- 趣味や旅行に挑戦できる
といったように、活動範囲が広がることで自己肯定感や生きがいが回復する可能性があります。これは「症状の改善以上に大きな価値」と感じる患者さんも多いのです。
長期的に見た再発予防の可能性
COPDは進行性の病気であり、一度悪化すると元に戻るのは難しいとされています。従来の治療は「進行を抑える」ことが目標でしたが、幹細胞治療では 肺組織の修復や炎症の抑制を通じて進行スピードを遅らせる 可能性があると考えられています。
もし進行そのものを遅らせることができれば、長期的に見て再発や急激な増悪を防ぎ、入院回数を減らすことにもつながります。これは患者さんだけでなく、介護する家族の負担や将来的な医療費の軽減という面でも大きなメリットです。
COPD再生医療を検討する前に知っておきたいこと
どんな患者さんに適しているのか?
幹細胞治療はすべてのCOPD患者さんに適しているわけではありません。適応を見極めることがとても大切です。
特に再生医療が検討されるのは、以下のような患者さんです。
- 従来の薬物療法やリハビリで十分な効果が得られていない方
- 息切れや呼吸困難が日常生活に大きく影響している方
- 肺機能は低下しているが、全身状態が比較的安定している方
- 慢性的な炎症や組織損傷があり、根本的な改善を望んでいる方
逆に、重度の感染症を合併している場合や、全身状態が著しく悪化している場合には、再生医療の効果や安全性が十分に発揮されない可能性があります。そのため、主治医や専門医と相談し、自分の状態が幹細胞治療に適しているかを確認することが重要です。
治療の安全性とリスクの理解
幹細胞治療は「副作用が少ない」と言われていますが、完全にリスクがゼロというわけではありません。治療を検討する際には、安全性とリスクを正しく理解しておく必要があります。
考えられるリスクとしては、以下のようなものがあります。
- 投与部位での軽度な炎症や発熱
- 一時的な倦怠感や頭痛
- 細胞培養や投与の過程での感染リスク(厳格な管理下で極めて低い)
重大な副作用は極めて稀とされていますが、施設の管理体制や治療プロセスが適切でなければリスクが高まる可能性があります。そのため、信頼できる医療機関で治療を受けることが何よりも重要です。
費用や治療回数など現実的なポイント
再生医療は現時点では保険適用外であることが多いため、治療費は自己負担となります。費用は施設や治療内容によって異なりますが、一般的には数百万円規模 となるケースが多いです。
また、治療は1回だけで終わる場合もあれば、複数回にわたって投与を行うことで効果を高めるケースもあります。治療間隔や回数は症状の進行度や反応によって調整されるため、事前に医師としっかり相談して計画を立てることが大切です。
費用面だけでなく、通院回数や治療後のフォローアップも含めて「現実的に続けられる治療かどうか」を考えることが、再生医療を検討する上で欠かせない視点です。
よくある質問(FAQ)
COPDはどんな人がかかりやすい病気ですか?
喫煙歴がある人が最もリスクが高く、特に長年の喫煙者に多く見られます。その他、大気汚染の多い地域に住む人や、粉じん・化学物質を扱う職業の人も発症しやすいとされています。
COPDと「単なる加齢による息切れ」はどう違いますか?
加齢による息切れは運動不足などでも起こりますが、COPDでは気道や肺胞が実際に損傷しており、呼吸検査で肺機能の低下が確認されます。特に「咳や痰が長く続く」場合は注意が必要です。
COPDは完全に治る病気ですか?
現在の医学では「完治」は難しい病気です。ただし、禁煙や適切な治療によって進行を遅らせたり、症状を和らげたりすることは十分可能です。再生医療は「失われた機能の一部を取り戻す」ことを目指した新しい治療法です。
幹細胞治療はどのようにCOPDに作用するのですか?
幹細胞は肺に届くと、炎症を抑えたり損傷した組織を修復する成分を分泌したりします。これにより肺胞や気道の環境が整えられ、呼吸機能の改善につながる可能性があります。
幹細胞治療を受けた場合、どのような症状が改善する可能性がありますか?
息切れの軽減、咳や痰の減少、運動時の呼吸のしやすさ向上などが報告されています。これによって「外出が楽になる」「会話が続けやすくなる」など日常生活の質の改善が期待できます。
幹細胞治療は安全ですか?
自分の脂肪から採取した幹細胞を使う場合、拒絶反応や重篤な副作用は非常に少ないとされています。臨床試験でも主な副作用は軽度の発熱や倦怠感程度で、数日で改善するケースがほとんどです。
再生医療はどのくらい持続効果がありますか?
個人差はありますが、数か月〜1年以上にわたり呼吸機能の改善や症状緩和が持続した報告があります。ただし進行性の病気であるため、定期的なフォローや追加治療が必要になる場合もあります。
COPDの従来の吸入薬や酸素療法と再生医療は併用できますか?
はい。再生医療は従来の治療を置き換えるのではなく、併用して効果を高める形で行うことが多いです。例えば吸入薬で炎症をコントロールしつつ、幹細胞治療で組織修復を促すといった組み合わせです。
COPDがあっても高齢でも幹細胞治療は受けられますか?
高齢者でも全身状態が安定していれば治療対象になり得ます。ただし重度の感染症や心臓疾患などを合併している場合は慎重な判断が必要です。
再生医療の治療費はどのくらいかかりますか?
保険適用外の自由診療となるため、施設によりますが1回あたり数百万円規模になることがあります。費用や回数については必ず事前に医師と相談してください。
再生医療でCOPD治療の未来はどう変わるのか?
幹細胞治療が拓く呼吸器医療の新しい可能性
これまでのCOPD治療は、薬や酸素療法による「対症療法」が中心でした。しかし幹細胞治療が実用化されつつある現在、呼吸器医療の常識が変わりつつあります。
幹細胞は損傷した肺胞や気道を修復し、炎症を抑える働きを持ちます。これにより「息苦しさを一時的に和らげる治療」から「肺機能を回復させる治療」へと、一歩踏み込んだアプローチが可能になるかもしれません。
これは単にCOPDの新しい治療選択肢となるだけでなく、呼吸器医療全体の進化を象徴する流れでもあります。
進行性疾患から「管理できる病気」へ
COPDは「進行性の病気であり、完治は難しい」と言われてきました。そのため、多くの患者さんが「このまま悪化するのを受け入れるしかない」と感じていたのが現実です。
しかし、幹細胞治療によって肺の修復や炎症抑制が可能になれば、COPDは「進行をただ見守る病気」から「管理できる病気」へと変わる可能性があります。
進行を抑えながら、呼吸機能を少しでも回復させ、生活の質を高める──そのような未来が現実に近づいています。
治療を諦めないための新しい選択肢として
幹細胞治療はまだ研究段階の部分も多く、すべての患者さんに効果が保証されるものではありません。しかし、これまで「根本的な改善は不可能」とされてきたCOPDに、新しい可能性を示したこと自体が大きな意味を持ちます。
大切なのは、「諦めてしまう前に新しい選択肢がある」ということを知っていただくことです。再生医療は、従来の治療を補完し、患者さんに新たな希望をもたらす手段となり得ます。
最終更新日:2026.03.05





とは?老化を招く体内の焦げつき-150x84.png)






